目次
- 薬局の在宅医療(在宅の始め方/準備と全体の流れ)
- 在宅医療に取り組む前の準備
- 在宅医療の流れ(イメージ)
- コメント
在宅医療に取り組む前の準備
届出事項
| 届出内容 | 提出先 |
|---|---|
| 在宅患者訪問薬剤管理指導に係わる届出 | 地方厚生(支)局 |
| 介護給付費の請求及び受領に関する届 | 国保連合会介護保険係 |
| 居宅療養管理指導・介護予防居宅療養管理指導事務所の指定に係る記載事項 | 都道府県等の介護保険の担当部署 |
| 生活保護法指定介護機関指定申請書 | 都道府県等の生活保護の担当部署 |
在宅患者訪問薬剤管理指導に係る届出は、在学患者訪問管理指導を行うために必要な届です。(関東信越厚生局)
介護給付費の請求及び受領に関する届は、介護保険における居宅療養管理指導費を請求する前に必要な届です。(例:埼玉県)
居宅療養管理指導・介護予防居宅療養管理指導事務所の指定に係る記載事項の届出は、保険薬局は介護保険の指定事業所としてみなされるため申請する必要はありません(介護保険法第71条)が、不要申し立てをした後に再申請を行う場合に必要となります。(例:埼玉県)
医療機関のみなし指定において、県により別途届出が必要な場合がありますのでご注意下さい(例:サービス提供開始届出書(群馬県))。介護保険事業者番号は群馬だと104の後に薬局コード7桁をつけた、計10桁の番号。
新規事業者の指定は、20日必着で次の月より算定可能。開設者の印鑑は印鑑証明の印鑑であり、別途印鑑証明書を添付する必要があります。また、振込先に指定した通帳の表と裏のコピーも添付する必要あり。請求方法は、通常レセプト10件以下程度であれば、帳票(紙媒体)を選ぶことになります。
生活保護法指定介護機関指定申請書は、生保と中国残留邦人を扱う際に必要となる届出です。この指定を受けると、生活保護指定介護機関の指定を受けると同時に中国残留邦人等支援法による指定も受けます。
なお、以下の期間以前(<>の中)に生活保護法の指定保険薬局となっていた薬局は、みなし指定を受けるため届出を行う必要はありません。
| 介護保険の場合 以下の指定申請 | 医療保険の場合 以下の指定申請 |
|---|---|
| 生活保護法等指定介護機関及び <開局が平成12年4月1日以降は必要> 中国残留邦人等支援法介護期間 <開局が平成20年4月1日以降は必要> |
生活保護法等指定医療機関及び中国残留邦人等支援法指定医療機関 |
(例:埼玉県、指定を希望する日は居宅を始める月、介護保険指定日は保険薬局指定日、居宅管理指導と介護予防居宅管理指導を同じように記載する)。
まとめると、
- 介護給付費等の請求及び受領に関する届・・・申請書(埼玉)、記入例(埼玉)、記入例(自分)
- 印鑑証明書・・・印鑑証明書の印鑑を申請書に押印
- 通帳の表紙と表紙裏のコピー
- 生活保護法指定介護機関指定申請書及び誓約書(対象者がいる場合のみ)・・・申請書(埼玉)、誓約書(埼玉)、記入例(埼玉)
が必要です。
なお、例のような場合は開設者と請求者及び受領者が同一法人、同一人物なため大丈夫ですが、別の場合は委任状(埼玉)(記入例)を提出する必要があります。
平成26年7月1日から、「生活保護法第54条の2の第4項において準用する同法第49条の2第2項第2号から第9号までに該当しない旨の誓約書」(以下「誓約書」)の提出が義務付けられました。生活保護法指定介護機関指定申請書に誓約書を添付の上提出するようになった。
介護サービス内容に変更が生じた時は、ご自身が交わした契約書の内容に従います。日薬のフォーマットを使用しているならば、料金体系が変更になった場合、1ヶ月前にサービス変更合意書に新しい料金体系の重要事項説明書や契約書を添付して押印という流れになるかと思います。(サービス変更合意書(pdf)、(サービス変更合意書(word)、サービス変更合意書(引用元))を提出する必要があります。
平成26年度介護報酬改定に伴う負担額変更に関しては特例があります。(「平成26年度介護報酬改定により変更される重要事項説明書の取扱いについて」 )
以下抜粋
利用者負担額改定表を紙で配布する等を行った上で、利用者又はその家族へ説明し、理解を得る。その場合、利用者負担額の改定に同意した旨の署名・捺印は必ずしも必要しないが、各介護事業所は以上の説明を行った日時・方法・対象者を明確に記録に残しておくこと。
「介護給付費等の請求及び受領に関する届」等について
提出先は国保連合会です。郵送もしくは持ち込みのみで、FAXは不可。
| 届出理由 | 提出期限 | 提出する届 |
|---|---|---|
| 新規事業者の指定を受けた場合 | 県から指定された月の20日(必着) | 介護給付費等の請求及び受領に関する届 |
| 住所、名称等が変更になった場合 | 県へ変更届を提出後 | |
| 振込銀行及び口座番号を変更する場合 | 変更しようとする振込月の10日(必着) | |
| 請求者および受領者(口座名義)を変更する場合 | ||
| 請求方法を変更する場合(インターネット請求へ変更する場合を除く) | 変更しようとする月の前月20日(必着) | |
| 伝送接続先電話番号を変更する場合 | ||
| インターネット請求へ変更する場合 ※現在、ISDN回線の事業所のみ |
電子情報処理組織又は磁気テープ、フレキシブルディスクもしくは光ディスクによる請求に関する届 |
平成26年11月以降、インターネット回線での請求が可能になります。平成30年3月末以降はISDNでの請求は廃止されます。
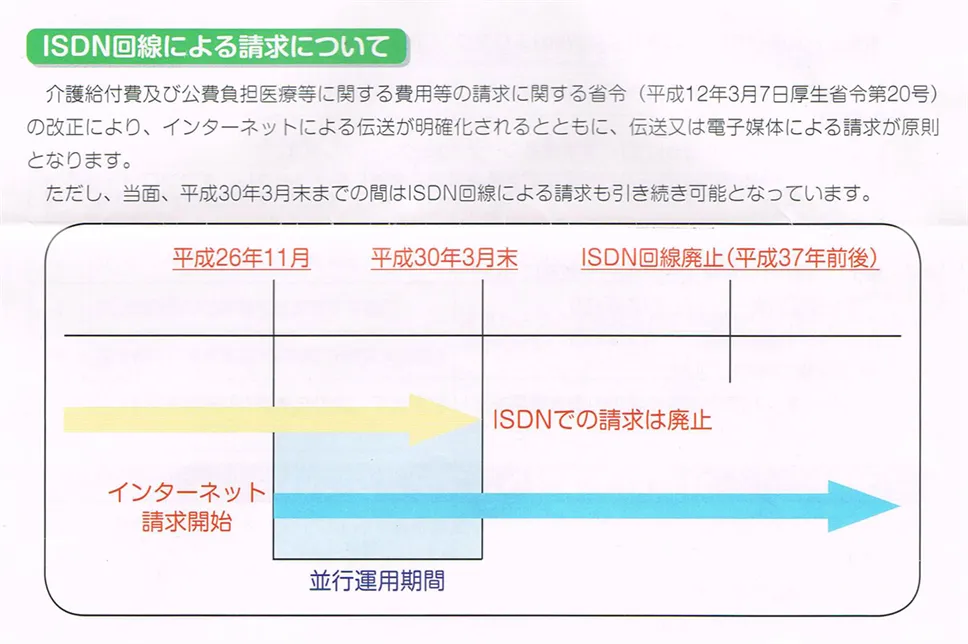

<注意事項>
【提出枚数】
1つの事業所番号に対して1枚の提出が必要です。
例えば、事業所で複数のサービスを行っていて、複数の事業所番号を指定を受けている場合は、それぞれの事業所番号ごとに届の提出が必要となります。
また、事業所で複数のサービスを行っていても、指定を受けている事業所番号が1つの場合は、提出する届は1枚となります。
【提出期限】
届出理由により、提出期限は10日又は20日(土・日曜日、祝日の場合は、提出期日が早まります)必着となります。
【記載誤りの多い事例】
・開設者印と印鑑証明書印の不一致及び開設者住所と印鑑証明書住所の不一致(請求印等を押印されている例が多く見られます)
・通帳の表紙と表紙裏のコピー未添付(表紙のみ添付されている例が多く見られます)
・異動年月欄の未記載及び記載誤り(サービス提供月を請求付きとして記載されている例が多く見られます)
薬局における作成物(指定居宅サービス等の事業の人員、設備及び運営に関する基準)
| 薬局内に掲示するもの | ◎運営規定の概要 ◎介護保険サービス提供事業者としての掲示 ◎訪問薬剤管理指導の届出を行なっている旨の掲示 ◎無菌製剤処理加算に関する掲示(許可を受けている場合) |
|---|---|
| 居宅療養管理指導を行うにあたって利用者に記載してもらうもの | ◎重要事項説明書(省令第8条・87条の4) ◎契約書(介護保険用)(薬局・利用者各1通保持する) |
| 在宅患者訪問薬剤管理指導を行うにあたって利用者に記載してもらうもの | ◎訪問薬剤管理指導に係る説明書 ◎契約書(医療保険用)(薬局・利用者各1通保持する) |
| 薬剤師が記入するもの | ◎訪問薬剤管理指導記録簿(薬歴)(省令第19条) ◎医師への報告書(省令第89条2項) |
| その他作成するべき文書 | ◎薬学管理指導計画書 ◎居宅療養管理指導サービス後の領収書(医療保険の領収書と分けるのが基本) ◎無菌製剤処理業務の指針(共同利用の場合に限る) |
| その他準備するべき文書 | ◎個人情報使用同意書(省令第33条第3号) ◎商品故障・苦情処理表(省令第36条2号) ◎事故受付処理表(省令第37条第2号) |
(書式の一部は日薬HPより抜粋)
※在宅患者訪問薬剤管理指導では、法令上の契約書は必要ないですが、のちのトラブル発生対策に、同意書・契約書を記載して頂いておくことが望ましい。利用者又はその家族からの申し出があった場合には、これらの文書の交付に代えて、電磁的方法により提供することも出来る。
※領収書は手書きのもので可。レセコンによっては医療保険と介護保険の領収書を2枚出力することは可能ですので手間はないかと思います。
※交通費を請求する場合は、運営規程の第8条の3に請求額を記載しておくこと。(例:片道 ○○~○○km ○○円等)
※重要事項説明書の9、苦情申立窓口には、国保連合会の連絡先を記載すること。
医師から発行される文書
| 診療情報提供書 | 既往歴、病状、処方内容、身体状況等患者情報。フォーマットは薬局で準備して渡してもよい |
|---|---|
| 訪問指示のある処方箋 | 「訪問の指示」を処方箋の備考欄に記載。口頭指示でもよいが、あとで備考欄や薬歴に記載。 |
※医師は診療情報提供書を記載することで、情報提供加算1として250点の加算がつくので、両者にメリットが有ることを伝えると良い。
参考:
診療情報提供料(Ⅰ)(医科) 250点/月1回/患者
保険医療機関が、診療に基づき保険薬局による在宅患者訪問管理指導の必要を認め、在宅での療養を行っている患者であって通院が困難なものの同意を得て、当該保険薬局に対して、診療状況を示す文書を添えて、当該患者に関わる在宅患者訪問薬剤管理指導に必要な情報を提供した場合に、患者一人につき月1回に限り算定する。
文書による情報提供は、必ずしも訪問の都度実施しなければならないと明記されているわけではない。しかし、「その都度」もしくは「延滞なく」実施することが望ましい。(H28年保険調剤QA Q149)
一人の患者が複数の病院にかかっていた場合、どの病院の医師を主治医とするかで悩むこともあるかもしれない。この場合、薬学的管理計画書の疾患に関する全ての医師から指示書、訪問指示をもらい、すべての医師へ報告をする必要がある。
眼科、皮膚科や耳鼻科の単発処方等、計画書外の疾患においては薬剤服用歴管理指導料を算定することになる。
もちろん中6日以内の規定は守らなければならないため、今日はA内科、明日はB整形、明後日はC精神科と受診し、それぞれから訪問指示を貰えば、薬は毎日届けたとしても、訪問薬剤管理指導は包括で1回しか請求できない。
在宅医療の流れ(イメージ)
初回の場合
- 1、医師や他医療スタッフからの訪問依頼、もしくは、薬局側からの提案。この時、高カロリー輸液の投与方法が中心静脈からであること、調剤可能な薬剤であること、処方箋の受け渡し方法を確認しておく。
- 2、退院時カンファレンスへの参加(退院同時に算定する場合)→退院時共同指導について説明し、同意書に署名→文書にて情報提供
- 3、医師等依頼主から、診療情報提供書と処方箋を受け取る(FAXで受取、原本を在宅で患者から回収も可)
- 4、患者宅へ事前連絡し、契約内容・料金のお知らせ、介護認定の有無、各受給者証(1割か2割か)・印鑑等必要書類、訪問日時、駐車スペース、輸液保管スペースについて確認しておく
- 5、患者ファイルの作成(訪問薬剤管理指導記録簿、薬学的管理指導計画書、地図、診療情報提供書)
- 6、重要事項説明書・契約書の用意
- 7、身分を証明する名札や名刺を準備する
居宅療養管理指導を行う前に、予め何らかの形で顔合わせをしておいたほうが良い(Drと一緒に、もしくはケアマネと一緒に)。なぜなら、初対面の状態で指導を行うのは少々難儀であるため。
顔合わせの時にケアマネの連絡先がわからなければ聞いたり、もしそのまま重要事項説明書と契約書に印鑑をもらえるのであればもらう。時期的に介護認定更新の時期であったりすると、担当者会議に出席させてもらい、ケアマネやヘルパーと一緒に介護計画を練ってから指導を行えるため、その後の指導を円滑に行うことができる。
薬剤師の在宅での位置づけは、薬の管理以外に、Drとのパイプ役としての役割である。ケアマネやヘルパーはDrと直接のコンタクトを取りにくい立場にあるため、互いの要望を上手く伝えるパイプ役を上手くこなすだけでも十分な価値がある。在宅を上手くこなすために必要なのは連携といっても過言ではない。
また、在宅訪問する薬剤師はなるべく限定したほうが良いと思う。対患者さんということもあり、ある程度の心を許せる関係を構築できなければ、相手の要望を聞き出すことができず、結果、良い指導を行うことができなくなってしまう。
訪問介護の生活援助サービスの一つに、「買い物や薬の受け取り」という項目があり、20分以上45分未満の場合が191単位、45分以上の場合が236単位となっている。ヘルパーさんが薬をただもらいにいくだけで191単位であれば、薬剤師が実際にご自宅に伺い、時間制限なく指導を行って503単位のほうが良いのではという考え方もある。
在宅における基本的注意
保険薬局の所在地と患家の所在地との距離が16キロメートルを超える場合にあっては、特殊の事情がある場合を除いては算定できない。(医療保険のみで、介護保険は算定可能)
元に他の保険医療機関若しくは保険薬局の薬剤師が在宅業務を行っている患者についても算定できない。
算定する日の間隔は6日以上あけること(例:木曜日の次は木曜日)
基準調剤加算の施設基準の要件に「地域の保険医療機関の通常の診療時間に応じた開局時間となっていること」とある。保険薬局の開局時間は、地域の保険医療機関や患者の需要に対応できるよう、特定の保険医療機関からの処方箋応需にのみ対応したものであってはならず、具体的には、特定の保険医療機関の休憩時間に応じた一時閉局となっていないことが求められる。ただし、一時閉局することがある場合であっても、その時間帯を活用して在宅薬剤管理指導を実施しているケースなどについては、当該要件を満たしていると解釈して差し支えない。(H24年疑義解釈その1より)
駐車禁止除外指定について
薬剤師が患家を訪問する際、道路事情により、やむを得ず駐車禁止の場所に車両を駐車せざるを得ない状況がある場合、駐車禁止除外の指定を受けることができる。交付にあたっては、除外標章交付申請書2通のほか、自動車検査証、主たる運転者の免許証、細則第3条の2第3項第9号に掲げる車両に該当することを証明する書面を、当該車両の運転者または使用者の住所地(法人の場合事業所の所在地)を管轄する警察署に提出する。
道路交通法施行細則によれば、駐車禁止(法第45条第1項各号を除く)及び時間制限駐車区間の規制の対象から除く車両は、
- ア 緊急自動車その他の車両であって、公共性が極めて高く、緊急に、広域かつ不特定な場所に対応することが必要な用務に使用中のもの
- イ 緊急自動車その他の車両であって、前記アの用務に準ずる程度の公益性が高く、広域かつ不特定な場所に対応することが必要な用務に使用中のもの
- ウ 身体障害者等で歩行が困難な者が現に使用中の車両及び患者輸送車その他専ら歩行が困難な者を輸送するための車両であってその輸送に使用中のもの
とされており、訪問薬剤管理指導の業務については、アまたはイに該当することになります。
なお、駐車禁止等の規制の対象から除外される場所は、公安委員会が道路標識等により指定した駐車禁止等として規制した場所に限られています。法第44条に定める駐停車禁止場所、法第45条第1項に定める法定の駐車禁止場所、同条第2項に定める無余地駐車となる場所、法第47条に定める駐車の方法は除外とならないので注意する。(H26保険薬局Q&A Q106より)
繰り返し業務
- 1、処方箋(備考欄に訪問の指示)に基づき調剤を行う
- 2、患者宅に電話し訪問の日時を決定する(調剤日にあわせて訪問する必要はなく、お互いに都合の良い日時を相談して決める)
- 3、訪問計画を立てる。訪問計画書の1通は在宅主治医に提出、コピーを薬歴に保存する。
- 4、患者宅を訪問する。FAX処方箋を持参。
- 4-1、介護保険被保険者を確認し、介護保険欄に介護度が記入されている場合:在宅患者訪問薬剤管理指導ではなく、介護保険の居宅療養管理指導人して請求することになるので、保険者番号、保険者名、被保険者番号、認定日・認定期間を控えておく。確認後、サービス内容や費用を患者/家族に説明し、居宅療養管理指導サービスに関する契約を行う(利用者用・薬局用各2通必要)。またケアマネージャーにもサービスを開始することを連絡し連携を図る。
- 4-2、介護認定欄に介護度が記入されていない場合:在宅患者訪問管理指導料として医療保険で請求するので、契約等は不要。ただし、訪問にかかる点数を説明し、患者の同意をとっておくのが望ましい。
- 5、処方薬を交付するとともに、薬剤の保管状況の確認、服薬状況の確認、服薬の援助と工夫を行う。なお、訪問服薬指導終了後、一部負担金を徴収する(介護と医療保険、OTCの領収書は分ける。また、処方箋受付日と訪問日が異なる場合、薬代の日付と訪問代の日付は同じにならない。)。
- 6、訪問薬剤管理指導記録簿(あるいは薬歴)に、服薬支援内容を記載する。
- 7、訪問結果と服薬支援内容について、在宅主治医(介護保険利用者の場合は、ケアマネージャーにも)に報告書にてフィードバックする。(報告書のコピーを患者ファイルに入れておく)
- 8、薬学的管理指導計画書の作成及び見直し(最低月1回以上の見直しが必要)
一人暮らしの高齢の患者さん、特に在宅療養を行っているような方に電話であれこれ話すのは難しいため、訪問日時は前回の訪問時か、Drの往診の時にDrから伝えてもらったり、ケアマネ経由で伝えてもらったりすると良い。電話に出ないケースも多々ある。
訪問日については、Drの指示を仰ぎ、それに準ずる。Drが1ヶ月に1度往診→薬はその丁度中間に持っていくというような、2週間ズレで行ったりすると、Dr的には往診の間に薬剤師に体調や生活環境管理を確認してもらえると助かるということになることもある。
※臨時処方により(週3回目の訪問等)、算定できない場合、緊急訪問の指示を医師に確認し、「在宅患者緊急訪問薬剤管理指導料」を算定する。
| 訪問時にあると便利なもの |
|---|
|
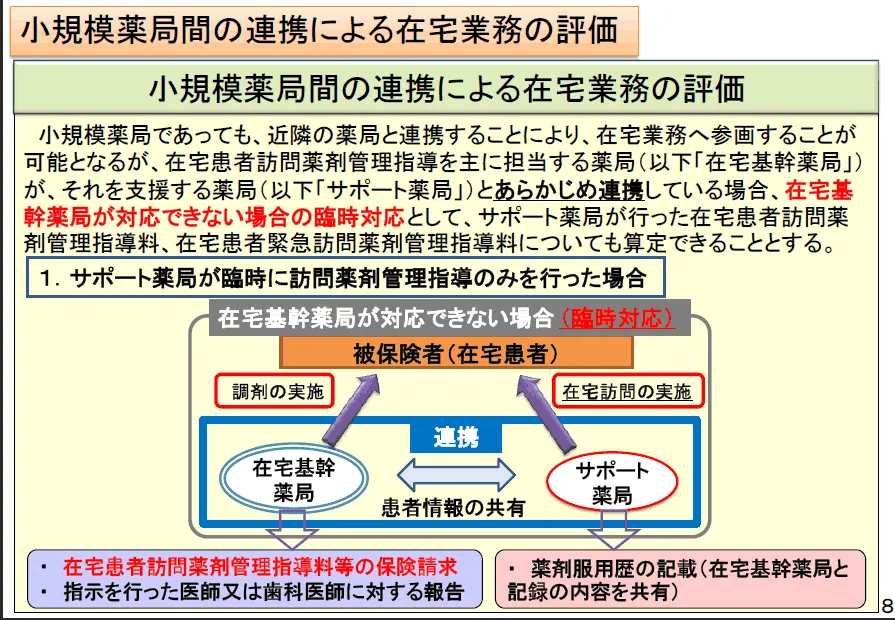
サポート薬局との連携
二回目以後の在宅訪問では、別の薬局(サポート薬局)が臨時的に在宅訪問を行うことができる。(あくまで在宅期間薬局が対応できない臨時的場合)
| 基幹薬局 | サポート薬局 |
|---|---|
| 訪問薬剤管理指導 (介護予防)居宅療養管理指導費 |
調剤基本料 調剤料 薬剤料 |
| これに関わる加算点数 | これに関わる加算点数 |
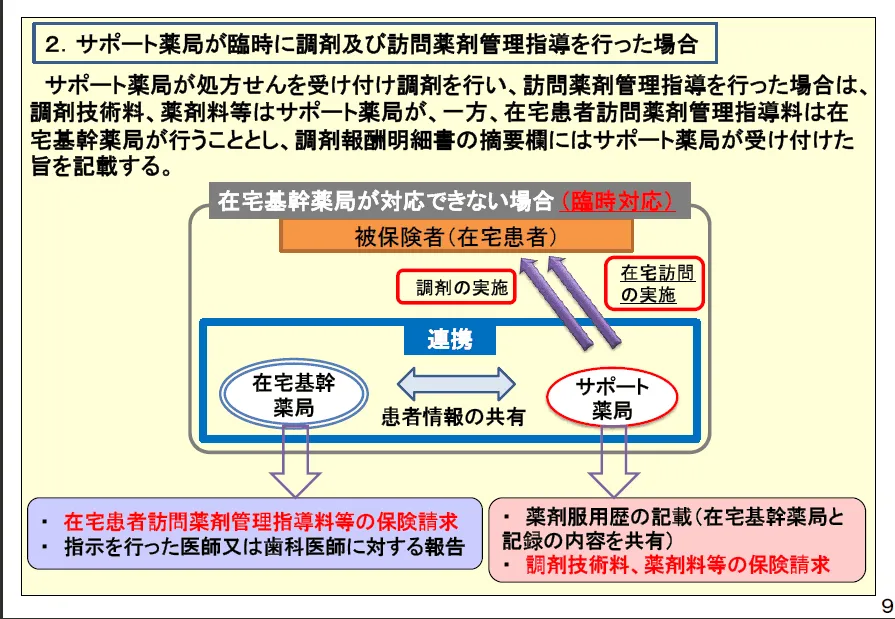
なお、サポート薬局が在宅訪問薬剤管理指導のみを行った(調剤を行っていない)場合は、調剤に関わる点数(調剤料や薬剤料など)は基幹薬局が請求することになる。もちろん、在宅訪問薬剤管理指導料は基幹薬局が請求しなければならないゆえ、無料で在宅業務を行うことに問題がある場合は、両薬局間で費用の配分について予め取り決めをしておくことが望ましい。
※麻薬管理指導加算を算定する場合には、在宅基幹薬局及びサポート薬局の双方が麻薬小売業の免許を取得しておく必要がある。
※在宅基幹薬局とサポート薬局は薬学的管理指導計画の内容を共有することが求められている。
※基幹薬局のサポート薬局として、重要事項説明書に薬局名(及び連絡先)を明記して患者に了解を得ておく。
関連ページ
【参考・引用文献、引用図(分岐させたためサブページも共通)】
- mediceo journal 2012.9
- 医療保険と介護保険の給付調整に関する留意事項及び医療保険と介護保険の相互に関連する事項等について」の一部改正について
- 薬局薬剤師による在宅業務マニュアル
- 福岡県のページ
- 埼玉県薬剤師会在宅ステップアップ講習会
- 在宅業務をはじめよう 共創未来グループ 2014.8
- 一定以上所得者の負担割合の見直しについて
- 介護通信No19
- ENIF医薬ニュース 2017.6
- ドクターゴンの知っておきたい在宅医療の機器・材料
コメントor補足情報orご指摘あればをお願いします。
記事No2509 題名:御礼 投稿者:やまやま 投稿日:2023-05-21 09:12:05
管理人tera様
お返事ありがとう御座いました
処方元から訪問指示をいただけました
しかし患者様は薬局を移る選択をされました
今後精進します
記事No2484 題名:Re:やまやま様 投稿者:管理人tera 投稿日:2023-05-17 22:52:16
透析でも処方箋が発行されていれば可能かとは思います。
私も介護の透析患者しか実際に算定したことがないので確実とは言えませんが、大丈夫なのではないでしょうか。
記事No2477 題名:医療保険で在宅を行う場合の診断名 投稿者:やまやま 投稿日:2023-05-16 18:03:51
お返事ありがとうございます
重ねて質問させていただきたいのですが、
当薬局ではこれまで、がん末期の方と経管栄養を必要とする医療ケア児の方しか
医療保険での在宅を行ったことがありません
透析の方は対象になるのでしょうか?
なお介護認定は受けておられません
記事No2471 題名:Re:やまやま様 投稿者:管理人tera 投稿日:2023-05-16 15:53:10
はじめまして。
じほうの保険調剤Q&Aで、医師の往診を受けていなくても、通院が困難であれば算定可能とされています。
記事No2464 題名:透析患者さんの訪問薬剤管理指導 投稿者:やまやま 投稿日:2023-05-14 08:24:12
いつもお世話になっております
透析患者さんから、家族が車を手放すので薬局まで来れなくなる、薬を届けて貰えないかと相談がありました
透析へはクリニックの送迎バスで通うそうです
この場合、医師の指示があれば、訪問薬剤管理指導を行えますでしょうか?
- << 前のページ
- 次のページ >>


