目次
妊娠中・授乳中の薬物投与
妊娠中と授乳中への薬剤投与についてメモ。1に今日の治療薬の妊婦と授乳のリスクレベルやAAPガイドラインチェック、2に各薬剤のインタビューフォームチェック、3は。。。さてどうする??そんな時の参考になればよいかと。
妊娠について
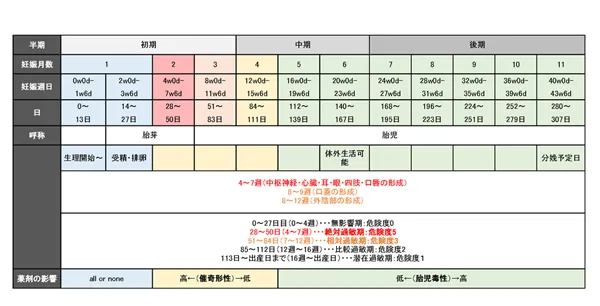
以下、表の補足
- 上記の表は28日周期の婦人を対象としている。
- 生理開始日(0日目)から起算して14日目に排卵が起こり、28日目には妊娠診断が可能となる。この0~27日目は薬剤の影響を受けたとしても、受精能力を失うか、受精しても着床しなかったり、妊娠早期に流産として淘汰される。これをall or noneの法則に従うという。
- 28日目を超えると、神経管の発生→血管や心臓の分化からはじまって、50日目頃までには眼や耳、四肢の形成も起こる。口蓋と外性器の完成は更に2ヶ月位を要する。この期間を器官形成期と呼び、28日~50日は器官の大部分が生成するため絶対過敏期として最も催奇形性を引き起こしやすい時期である。
- 精子形成器官はおよそ74日(±4~5)とされるので、女性パートナーが妊娠する3ヶ月以内に男性に投与された薬剤が問題となる。
- 妊娠16週~分娩までの期間に投与された薬剤により引き起こされる胎児の機能障害を胎児毒性と呼ぶ。胎児毒性は分娩日に近いほど危険度が高い。
妊娠と薬剤
妊娠中に100%安全に使用できる薬剤はもちろんなく、どの薬剤にも必ず何例かは奇形の報告がある。しかしながら、ほとんどの薬剤で奇形発生率は自然奇形発生率を大きく上回るものではなく、薬剤との因果関係は示されていない。
アセトアミノフェンのように、催奇形性との関連が認められなかったとの疫学調査を複数持つものでさえが、絶対過敏期にアセトアミノフェンを服用した1236例中1213例は奇形のない健常児だが、23例は異常が認められたとされる。異常発生率が2%程度であれ薬剤の影響とは考えられず、自然発生率の範囲内として処理されるようだ。
とはいえ、自然発生率を大きく上回る危険度の高い下記表のような薬剤も少なからず存在する。
催奇形性が知られている薬物
| 一般名 | 製品名 | 催奇形性 |
|---|---|---|
| エトレチナート | チガソン | 催奇形性 |
| カルバマゼピン | テグレトール | 催奇形性 |
| サリドマイド | サレド | 催奇形性:サリドマイド胎芽病 |
| シクロフォスファミド | エンドキサン | 催奇形性:中枢神経系他 |
| ダナゾール | ボンゾール | 催奇形性:女児外性器の男性化 |
| トリメタジオン | ミノアレ | 催奇形性:胎児トリメタジオン症候群 |
| バルプロ酸ナトリウム | デパケン、セレニカR | 催奇形性:二次脊椎、胎児バルプロ酸症候群 |
| ビタミンA(大量) | チョコラA | 催奇形性 |
| ビタミンD(大量) | エルデカルシトール | 催奇形性(動物) |
| フェニトイン | アレビアチン、ヒダントール | 催奇形性:胎児ヒダントイン症候群 |
| フェノバルビタール | フェノバール | 催奇形性:口唇裂、口蓋裂他 |
| ミコフェノール酸モフェチル | セルセプト | 催奇形性:投与前~投与中止後6w避妊 |
| ミソプロストール | サイトテック | 催奇形性:メビウス症候群、子宮収縮・流早産 |
| メソトレキセート | リウマトレックス | 催奇形性:メソトレキセート胎芽病 |
| レナリドミド水和物 | レブラミド | 催奇形性 |
| ワルファリン | ワーファリン | 催奇形性:ワルファリン胎芽病、天井軟骨異栄養症、中枢神経の先天異常 |
※胎盤をよく通過するものとして知られているのが、脂溶性ビタミン、ステロイドホルモン、バルビツレート、ジアゼパム、ペニシリン、セフェム、ワルファリン、インドメタシン、サルファ剤他。
※てんかん治療中の妊婦では治療上の必要性が高い場合は投与可(催奇形性の可能性が10%程度であることを伝えた上での投薬)。
※ビタミンAは高用量(1日25,000IU以上)では、催奇形性の可能性があるが、健康な妊婦の1日必要量として推奨されている8,000IUでは全く安全である。逆に摂取不足は新生児異常や奇形を招く。
胎児毒性が知られている薬物
| 一般名 | 製品名 | 胎児毒性 |
|---|---|---|
| ARB | ブロプレス、オルメテック他 | 妊娠中期・後期:胎児腎障害・無尿・羊水過少、肺低形成、四肢拘縮、頭蓋変形 |
| ACE阻害剤 | タナトリル、レニベース他 | |
| テトラサイクリン系 | ミノマイシン他 | 妊娠中期・後期:歯牙の着色、エナメル質の形成不全 |
| NSAIDs | ボルタレン、ロキソニン、モーラス他 | 妊娠後期:動脈管収縮、胎児循環持続症、羊水過少、新生児壊死性腸炎 |
※ NSAIDsの妊娠後期への投与はPGを阻害し、胎児の動脈管を収縮させる。胎児は肺で呼吸しないために通常肺動脈への血流はほとんどないが、動脈管の収縮により行き先を失った血液が肺動脈に流れ込み、肺高血圧と右心不全が生じる。ケトプロフェンはパップであっても妊娠後期への投与は不可である。
※ 妊娠中及び妊娠の可能性のある婦人へのARBとACE阻害薬の投与は禁忌となりますのでご注意下さい。(R5.5.9改訂にて:禁忌であるにも関わらず妊娠したことが把握されず対象医薬品の暴露に至った症例が認められたため、妊娠する可能性のある女性にも禁忌に。)
その他
- 漢方薬・・・活血薬のトウニン、ボタンピ、コウカ、ゴシツ配合の方剤は、流産の危険が増すため、妊娠が判明したら服薬をやめる事が望ましい。授乳は問題ない。
妊娠時に推奨される薬剤
推奨されるとはいっても、治療上の有益性がリスクを上回る場合の投与かつ、絶対過敏期(20~50日)への投与は極力避ける事は必要であると思われる。
よく遭遇する分野のみ下記にピックアップ。(出典元:妊娠と薬じほう P19~P30)
抗菌剤
- ペニシリン系(サワシリン、ユナシン他)・・・使用歴長く安全
- セフェム系(フロモックス、メイアクト他)・・・使用歴長く安全
- マクロライド系(クラリス、ジスロマック他)・・・使用歴長く安全
抗ウイルス薬
- 抗HPV(ゾビラックス、バルトレックス他)・・・妊娠初期でも投与可能
- 抗インフルエンザ薬(タミフル、リレンザ他)・・・妊婦への投与は制限されていない。ただしアマンタジンは禁忌
解熱鎮痛薬
- NSAIDs(内服・外用含)・・・妊娠後期は禁忌だが、妊娠初期・中期までは血管の薬剤に対する感受性が低いため投与はできる。アセトアミノフェンとアスピリンだけが収縮作用が弱く妊娠初期~後期に至るまで使用可能である。貼付剤はケトプロフェンのみ×。
偏頭痛治療薬
- トリプタン系(ゾーミッグ他)・・・妊娠中でも問題なく使用可能。麦角アルカロイドは子宮収縮作用が有り禁忌。
呼吸器疾患治療薬
第一選択は外用の吸入剤である。
- 鎮咳・去痰薬(アスベリン・ムコダイン他)・・・現在使用されている鎮咳去痰薬で、特に催奇形性や胎児毒性が問題となるものはない。
- 気管支拡張薬(テオドール、シングレア他)・・・第一選択は使用経験が多いテオフィリン、効果不十分ならシングレアや副腎皮質ステロイドを使用
消化器疾患治療薬
- 下剤(マグラックス他)・・・第一選択は塩類下剤。大腸刺激性下剤は原則禁忌。
- PPI(タケプロン他)・・・使用は問題ない
- H2ブロッカー(ガスター他)・・・使用は問題ない
- D2ブロッカー(プリンペラン他)・・・使用は問題ない。
ナウゼリンは動物実験で異常が指摘されているため投与禁忌→胎児の先天異常のリスクを高める可能性は低いことから禁忌解除(プレスリリース R7.5.1)。 - 胃粘膜保護薬(ムコスタ他)・・・使用は問題ない
- 抗コリン薬(ブスコパン、セスデン他)・・・使用は問題ない
抗アレルギー薬
第一選択は外用の点鼻・点眼・吸入剤、軟膏等の局所投与薬剤である。
- H1ブロッカー・・・第一選択はポララミン。使用実績が多く使いやすい。他第一世代では、アレルギン、レスタミン、ペリアクチン、タベジールがオーストラリア分類ではカテゴリAである。
第二世代ではクラリチンとアレグラ、デザレックスの安全性が示されている。
免疫抑制薬
- 副腎皮質ステロイド・・・プレドニゾロンが胎盤通過性が低く使いやすい
- シクロスポリン、タクロリムス、アザチオプリンは妊婦禁忌解除済
降圧剤
高血圧治療ガイドライン2019によると、妊娠時に高血圧(140/90mmHg以上)を認めた場合、妊娠高血圧症候群とするとされる。妊娠20週未満の高血圧では第一選択としてメチルドパ、ラベタロールが推奨、20週以降ではニフェジピンが使用可能とされていたが、R4.11.22のCa拮抗薬2剤の使用上の注意改訂についてにより、アムロジピンとニフェジピンが20週未満でも使用可能となった。
上記にヒドララジンを加えた5剤が第一選択薬となっている。
- メチルドパ(アルドメット)・・・中枢性交感神経抑制薬で、母体及び児にほとんど重篤な副作用は報告されていない。
- ラベタロール(トランデート)・・・αβ遮断薬で、欧米諸国で比較的よく用いられており安全面で問題ないとされる
- ビソプロロール(メインテート)、カルベジロール(アーチスト)・・・妊婦禁忌から削除済
- ヒドララジン(アプレゾリン)・・・血管拡張薬で、ほとんど高潔薬として使用されていない。
- ニフェジピン(アダラート)・・・R4.11.22以降禁忌から削除
- アムロジピン(ノルバスク)・・・R4.11.22以降禁忌から削除
β遮断薬のほとんどは妊婦には禁忌→R6.4にカルベジロールとビソプロロールが治療上の有益性が危険性を上回ると判断される場合にのみ投与に変更された。ただしβ遮断薬では胎児の発育不全、新生児の低血糖、徐脈、哺乳不良等が認められたという報告がある。
α遮断薬は禁忌とはなっていないが使用経験が少なく非推奨
利尿薬は血液濃縮・循環血漿量低下を悪化させて胎盤血流量が低下する可能性が高く非推奨
ARB/ACEは妊娠中に服用すると羊水過少症、催奇形性や腎の形成不全が起こることが報告されており禁忌。
FDA Pregnancy Category
米国の添付文書における妊婦への注意の記載要領であり、カテゴリーA,B,C,D,Xの5文字で表記する方式で、AとBが胎児へのリスクが問題とならないランクとなる。
Cは「データ不足」あるいは「胎児危険度未知」の分類にかかわらず「中等度リスク」の誤解が多い。
| カテゴリー | 定義 |
|---|---|
| A | ヒトの妊娠初期3ヶ月間の対照試験で、胎児への危険性は証明されず、またその後の妊娠期間でも危険であるという証拠のないもの。 |
| B | 動物生殖試験では胎仔への危険性は否定されているが、ヒト妊婦での対照試験は実施されていないもの。あるいは、動物生殖試験で有害な作用(または出生数の低下)が証明されているが、ヒトでの妊娠初期3ヶ月では実証されていない、またその後の妊娠期間でも危険であるという証拠はないもの。 |
| C | 動物生殖試験では、胎仔に催奇形性、胎仔毒性、その他の有害作用があることが証明されており、ヒトでの対照試験が実施されていないもの。あるいは、ヒト、動物ともに試験は実施されていないもの。ここに分類される薬剤は、潜在的な利益が胎児への潜在的危険性よりも大きい場合にのみ使用すること。 |
| D | ヒトの胎児に明らかに危険であるという証拠があるが、危険であっても、妊婦への仕様による利益が容認されるもの(たとえば、生命が危険に曝されている時、または重篤な疾病で安全な薬剤が使用できない時、あるいは効果が無い時、その薬剤をどうしても使用する必要がある場合)。 |
| X | 動物またはヒトでの試験で胎児異常が証明されている場合、あるいはヒトでの使用経験上胎児への危険性の証拠がある場合、またはその両方の場合で、この薬剤を妊婦に使用することは、他のどんな利益よりも明らかに危険性のほうが大きいもの。ここに分類される薬剤は、妊婦又は妊娠する可能性のある婦人には禁忌である。 |
今日の治療薬はこの分類を掲載している。

薬剤危険度評価基準
虎の門病院の危険度評価方法。危険度の低い方から0~5点の6段階評価。FDAのPregnancy Categoryが治療上の有益性と安全性を比較考量した記載であるのに対して、当薬剤危険度情報評価基準は胎児リスクの評価に特化した分類である点が特徴である。
| 点数 | 評価条件 |
|---|---|
| 0点 | ・疫学調査で催奇形性との関連は認められていない。及びヒトでの催奇形を示唆する症例報告はない。及び動物生殖試験は行われていないか、または催奇形性は認められていない。 ・または食品としても使用されているもの、準ずるもの。 |
| 1点 | ・疫学調査は行われていない。及びヒトでの催奇形を示唆する症例報告はない。及び動物生殖試験で催奇形性は認められていないか行われていない。 ・疫学調査で催奇形性との関連は認められていない。及びヒトでの催奇形を示唆する症例報告はない。しかし、動物生殖試験で催奇形性の報告がある。 ・または局所に使用するもの及び漢方薬。 |
| 2点 | ・疫学調査は行われていない。及びヒトでの催奇形性を示唆する症例報告はない。しかし動物生殖試験で催奇形の報告がある。 ・十分な疫学調査はないがヒト症例シリーズ研究、あるいは複数の症例報告で催奇形との関連は見られていない。しかし、動物生殖試験で催奇形の報告がある。 |
| 3点 | 疫学調査で催奇形性との関連を示唆する報告と否定する報告がある。またはヒト生殖に伴う奇形全般のベースラインリスク(2~3%)については増加しないが、個別の奇形に関してリスクの増加が示唆されている(肯定も否定もある。または確定ではない)。 ・疫学調査は行われていないが、ヒトで奇形児出産の症例報告がある。または奇形児出産の症例報告と健常児出産の症例報告があり評価が一定していない。 |
| 4点 | 疫学調査でヒト生殖に伴う奇形全般のベースラインリスク(2~3%)が軽度増加するが大幅な増加ではない。 ・疫学調査でヒト生殖に伴う奇形全般のペースラインリスクは増加しない。かつ特定の奇形に関してリスクの増加が認められている。 ・催奇形省令報告、あるいは生殖試験・基礎研究の結果、ヒトにも催奇形性があると強く疑われている。 |
| 5点 | 疫学調査で催奇形性があると確定的に考えられている。 または催奇形症例報告、あるいは生殖試験・基礎研究の結果、ヒトにも催奇形性があると確定的に考えられている。 |
治療薬ハンドブックはこの分類を掲載。

妊婦の食事摂取基準
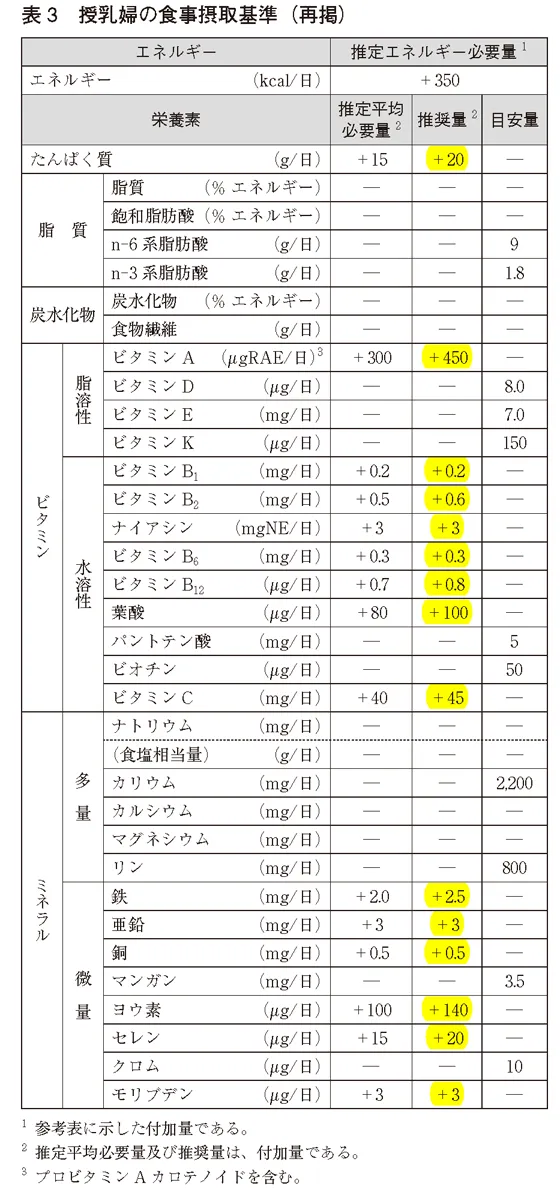
鉄
鉄の推奨量は20代女性の場合、妊娠中以外(月経無):6mg/日、妊娠中以外(月経有):10.5mg/日、妊娠初期:8.5mg/日、妊娠中期~後期:21.0mg/日、授乳中(月経無):8.5mg/日、授乳中(月経有):13mg/日、上限量は40mg/日。
妊娠中以外は1日10mg取れば十分だが、妊娠初期及び授乳中は大体1日10mg以上目安に、妊娠中期以降は胎児へ酸素や栄養を送るために比較的大量の鉄が必要となるため1日20mg目安として取っておく。
葉酸
葉酸の推奨量は、妊娠12週目頃までは、通常の食事に400μgの葉酸サプリの摂取妊娠中(妊娠12週以降)は、通常の食事に240μgの葉酸サプリの摂取授乳期間中は、通常の食事に100μgの葉酸サプリの摂取を推奨するとなっています。
胎児の神経管閉鎖障害は、受胎後約28日(4-5w)であらわれる脳や脊髄など中枢神経系のもとになる部分(神経管)の形成異常で、葉酸不足により神経管がうまく形成されないことが原因と考えられている。
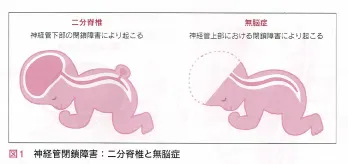
神経管閉鎖障害には、神経管の下部における閉鎖障害の二分脊椎、神経管の上部における閉鎖障害の無脳症に分類できる。二分脊椎は、脊髄や脳脊髄液が直接皮膚から露出している顕在性二分脊椎と、皮下で神経組織が脂肪などと癒合している潜在性二分脊椎にさらに分けることができる。
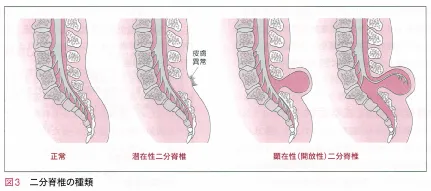
顕在性二分脊椎は生後24時間以内に、背中に露出した脊髄病変を閉鎖する手術が必要となる。
潜在性二分脊椎は病巣が皮膚に覆われていているので、症状として現れる時期が出生直後から成人期まで幅広い。
いずれも運動障害や膀胱障害は共通している。
カルシウム
カルシウムは胎児の骨形成に必要なミネラル。
妊娠前でも、成人女性は1日に600mgのカルシウムが必要ですが、妊娠後は1.5倍の900mgが必要だとされている。
妊婦さんの1日あたりのカルシウム推奨量は650mg。
ビタミンB6
成人女性1.2mg 妊婦1.7mg
ジャガイモ0.24、とうもろこし0.16、バナナ0.38
つわりの軽減。つわりとは、妊娠初期に起こる吐き気、嘔吐、頭痛、食欲不振などの不快症状のことを指す。
妊娠8週~11週ごろにつわりはピークを迎え、妊娠12週~妊娠16週ごろに次第に落ち着いていくといわれている。
原因はまだはっきりしていませんが、妊娠初期に症状が出るため、妊娠によって分泌量が増加するhCG(ヒト絨毛性ゴナドトロピン)やプロゲステロン(黄体ホルモン)などのホルモンが影響しているのではないかと考えられています。(濃度が高い妊婦で症状が重いため)
1日1g生姜を食べれば、吐き気を抑える効果を見込めると妊婦は1日1g以上の生姜は食べるべきではないとも勧告しており、生姜スライスで考えると1日1枚以上食べてはいけな
生姜と一緒にビタミンB6を含んだ食べ物を食べると、吐き気をおさえる効果が高まります。ビタミンB6が豊富な食べ物はにんにく、鶏ひき肉、牛肉のレバー、かつお、バナナ、アボカドなどがあり、生姜と同じ料理に使わなくとも、生姜を食べる直前・直後で摂るようにするといいでしょう。吐き気は脳にある「嘔吐中枢」が刺激されて起こります。しょうがはこの刺激を妨げることにより、吐き気を軽減すると考えられています。
ビタミンB6は水溶性のビタミンで、アミノ酸代謝や神経伝達物質の合成、脂質代謝などに補酵素として作用します。妊娠によってタンパク質代謝が促進されると、ビタミンB6が欠乏し、悪心・嘔吐が誘導されるという仮説があります。 具体的なメカニズムはわかって いませんが、実際、つわりの重い妊婦さんでは血中ビタミンB6濃度が低下しており、ビタミンB6の補充によってつわりの症状が軽減することが示されています
ビタミンA
最大摂取量3000 推奨量600μgRE/日
プロビタミンAであるβ-カロテン等カロテノイドは、体内で過剰となるとビタミンAへの変換が減少するので、特定の健康障害を引き起こすことはなく、一般的に安全と考えられている。
ビタミンAは、四訂までビタミンA効力(IU(国際単位))を用いていました。五訂以降はレチノール当量(μg)を用いています
カフェイン
「1日のカフェイン摂取量は50?100mg程度に控えた方がよい」と考えられます
1日に150~200mg(1杯~2杯)くらいまでならコーヒーを飲んでも大丈夫という目安で考えられることが一般的です。
- コーヒー:50~100mg
- インスタント紅茶:30mg
- 煎茶、ウーロン茶、ほうじ茶:20~40mg
- 麦茶:0mg
- 抹茶:48mg
- 玉露:200mg
- コカ・コーラ(350ml缶):34mg
- 板チョコ(50g):20mg
- ココア:10~20mg
カフェインには体内のカルシウムを尿と一緒に体外に排出する作用があるたカフェインの鉄分吸収を阻害する可能性が指摘されています 妊娠初期の胎盤が形成されるまでの間は、血管が収縮されることで、お腹が張り、流産のリスクがあります。
妊娠中期、後期、出産前後には、胎児の発育に影響を与える可能性があります。 また、妊娠初期と同様、血管が収縮することで早産が引き起こされるリスクはぬぐえません。
カフェインにはポリフェノールの一種である「タンニン」という成分が含まれています。
カフェインを取ると、利尿作用があることは知られていますが、せっかく体内に取り入れたカルシウムや鉄分とタンニンが結合し、排尿とともに大切な栄養素を体外へ排出してしまうのです。
そのため、カフェインを摂りすぎると、母体が慢性的なカルシウム不足になったり、貧血を起こしやすくなったりすることがあります。 また、カフェインには血管を収縮させる作用があるため、母体から胎盤へ送られる血液が減少する可能性があります。 血液が減ると、胎盤の形成に影響がでたり、赤ちゃんへの酸素や栄養素が十分にいきわたらなくなります。
授乳と薬剤
授乳時に母体に服用された薬剤は母体血液から母乳中に移行するが、相対乳児摂取量(児の摂取量/母体の摂取量)は多くの薬剤で1%以下である。10%を超える薬剤としては、抗てんかん薬のフェノバール、抗真菌薬のジフルカン、抗原中薬のフラジール、βブロッカーのテノーミン、抗うつ薬のリーマス等が挙げられる。
添付文書上では、乳汁中に分泌されるものは児に影響が出るかどうかは全く無関係に授乳中止になっているため、多くの薬剤が授乳中止になってしまうが、実際多くの薬剤は投与することは可能である。
同成分の子供用の薬剤が出ているようなら問題なく服用できると考えて良いのではないだろうか。ただし、テオフィリンのように投与に制約(6ヶ月未満原則禁忌)がある薬剤を新生児に授乳している授乳婦に服用させる場合は注意は必要である。
Medications and Mothers' Milk 2012基準
| カテゴリー | 基準 |
|---|---|
| L1 | 最も安全:safest 多くの授乳婦が使用するが、児への有害報告なし。対照試験でも児に対するリスクは示されず、乳児に害を与える可能性はほとんどない。又は、経口摂取しても吸収されない。 |
| L2 | 比較的安全:safer 少数例の研究に限られるが、乳児への有害報告なし。リスクの可能性がある根拠はほとんどない。 |
| L3 | おそらく安全:probably safe 授乳婦の対照試験はないが、児不都合な影響が出る可能性がある。又は対照試験でごく軽微で危険性のない有害作用しか示されていない。母親の潜在的な有益性が児の潜在的なリスクを凌駕する場合のみ投与(論文でのデータがない新薬は安全と考えられても自動的にL3) |
| L4 | 悪影響を与える可能性あり:possibly hazardous 児や乳汁産生にリスクが有るという明らかな証拠があるが、授乳婦の有益性が児へのリスクを上回る場合は許容。 |
| L5 | 危険:hazardous 授乳婦の研究で児に重大な明らかなリスクがヒトでの使用経験を元に示されている。よって児に重大な障害を引き起こすリスクが高い。母乳育児の女性は禁忌。 |
今日の治療薬が使用している指標。

参考、引用文献
ENIF医薬ニュース Vol19 No7 2010、実践 妊娠と薬 第2版 じほう、調剤と情報2020.12(図引用元)
コメントor補足情報orご指摘あればをお願いします。
記事No216 題名:感謝 投稿者:ママ 投稿日:2016-02-23 14:54:32
妊娠中インフルエンザにかかり薬を処方されましたが、本当に胎児に影響が少ないのか不安でした。こちらに処方された薬が全て載っていて、影響が少ないものを処方されていたので安心できました。詳しい情報、ありがとうございました。
- << 前のページ
- 次のページ >>


