目次
臨床検査値(一般検診項目)
| 項目 | 簡単な説明 |
|---|---|
| AMY | アミラーゼ:基準値:41~112。 |
| LIPA | リパーゼ。基準値:7~60。 |
| TP | 総蛋白(Total Protein)。基準値:6.7~8.3g/dl |
| Alb | アルブミン。基準値:3.9~4.9g/dl |
| A/G | アルブミン・グロブリンの比で肝臓が悪いと低くなる。アルブミンは肝臓でのみ、Gは他にも産生場所があるので。 |
| T-Bil | 総ビリルビン。基準値:0.2~1.2mg/dl。 |
| 間接型ビリルビン | 赤血球(ヘム)の分解産物。不溶性でアルブミンと結合して肝臓へ。肝機能悪化、胆道閉塞で抱合ができない時や赤血球が壊される疾患(溶血性貧血など)で上昇 |
| 直接型ビリルビン(D-Bil) | 肝臓の指標。肝臓でグルクロン酸抱合を受けて水溶性へ。大腸でウロビリノーゲン→便へ |
| AST | アミノ基転移反応に関わる酵素。基準値:8~38U/l。存在:心臓>肝臓>骨格筋=腎臓>赤血球。半減期短い。 ASTは多くの細胞に存在し、細胞が壊れると上昇する。心筋梗塞や肝臓疾患、筋ジストロフィー等の骨格筋疾患、腎障害、溶血する貧血類でも上昇。 |
| ALT | ASTと同じくアミノ基転移反応に関わる酵素。基準値:4~44U/l。肝臓>腎臓>心臓=骨格筋。半減期長い。 ALTは肝臓に多く存在するため、ASTよりも肝疾患を反映する。ただしアルコールはALTの合成を阻害するのでアルコール性脂肪性肝疾患ではALTよりもASTが上がる。NAFLD(非アルコール性脂肪性肝疾患)ではALT優位。肝硬変ではASTもALTも上がらない。 |
| γGTP(GGT) | γGTP(ガンマグルタミルトランスフェラーゼ)。基準値:16~73U/l。 γGTPは細胞外から細胞内へ細胞膜を超えたアミノ酸の輸送を担う酵素。肝臓・腎臓・膵臓等に存在し、ペプチドやタンパク質からガンマグルタミル基(γグルタミル部分)を他の分子(通常はアミノ酸や水など)に転移させる反応を触媒します。この反応により、ガンマグルタミルペプチドが生成され、細胞膜の特定の輸送体によって細胞内に取り込まれます。細胞内で、ガンマグルタミルペプチドはさらに分解され、元のアミノ酸とグルタミン酸(またはその他のガンマグルタミル基を受け取った分子)に戻されます。 アルコールは肝臓でのこうした輸送機能に対して影響を及ぼしγGTPを上昇させるが、適度であれば肝細胞全体がダメージを受けるわけではないため、AST/ALTは正常です。 肝機能障害はもちろん、胆管炎や膵炎でも上昇。 |
| ALP | アルカリフォスファターゼ。基準値104~338U/l。肝臓・骨(骨形成活性化、骨吸収が活性化する多発性骨髄腫は変化なし)・小腸・胎盤。肝臓や胆道の障害で上昇し、胆管炎や膵炎の指標でもよく使われる。好中球ALP(NAP)スコア低下はCMLとPNH。 |
| LDH | 乳酸脱水素酵素(乳酸デヒドロゲナーゼ)。基準値:106~211U/l。肝臓・心臓・骨格筋・赤血球の細胞が壊れると上昇。赤血球では溶血性貧血、異形赤血球ができる鉄芽球貧血、サラセミアなど。 |
| TC | 総コレステロール(LDL+HDL+TG×1/5)。基準値:130~220mg/dl |
| LDL | 悪玉。基準値:139mg/dl以下。コレステロール基準値:男750女600 卵類(ゆでたまごが200)、肉類、クリーム系、イカするめ、貝類など |
| HDL | 善玉。基準値:40mg/dl以上。唯一n-3が上げる可能性(確かではない) |
| TG | 中性脂肪。基準値:30~150mg/dl。 |
| UA | 尿酸。基準値:7mg/dl以下。プリン体(甲殻類、肉魚類、ビール他)、エネルギー代謝、水分不足、冷え |
| BUN | 尿素窒素。基準値:8~20。腎機能の指標。尿素回路と呼ばれるオルニチン回路でアンモニアから合成される無毒な代謝物で腎臓から排泄される→栄養不足で低値。消化管出血、脱水で上昇。 |
| CRE | クレアチニン。基準値:0.6~1.1mg/dl(男)、0.4~0.8mg/dl(女)。筋肉量が多いと多くなる。脱水や心不全で水分が上手く回らないと上昇。クレアチンの代謝物で腎臓で再吸収されないことから腎機能の指標 |
| CK(=CPK) | クレアチンキナーゼ(=クレアチンホスホキナーゼ)。基準値:56~244(男)、43~165(女)。横紋筋(骨格筋・心筋)の中に存在する逸脱酵素で筋破壊度の指標。クレアチンがクレアチン燐酸になる反応を触媒。 |
| CK-MB | CPK分画 |
| BS(Glu) | 血糖値。基準値:70~110mg/dl。A1cが正常でも、食後2時間以内の血糖値が高いようなら食後の血糖値が上がりやすい→αグルコシダーゼ阻害剤の適応 |
| HbA1c | 血糖値の1~2ヶ月平均。基準値:4.6~6.2%(国際標準)、4.3~5.8%(日本) |
| ChE | コリンエステラーゼ。基準値:229~521。 |
| CRP | C反応性蛋白。基準値:0.3以下。 |
赤血球、白血球、血小板
| 項目 | 簡単な説明 |
|---|---|
| RBC(赤血球) | 基準値:4.67~5.78(男)、3.81~4.93(女)。赤血球の量。貧血の原因(鉄不足、消化管出血、ビタミンB12不足(胃が悪いor胃切除→内因子×)、葉酸不足)、VB12は魚>肉(牛乳)、葉酸は緑黄色野菜 |
| HGB(血色素=Hb) | 基準値:13.9~17.6(男)、11.7~15.2(女)。血液中のヘモグロビン(Hb)の量。酸素輸送の能力を反映。 |
| HT(ヘマトクリット) | 基準値:42.3~51.6(男)、32.3~44.9(女)。血球成分(ほぼ赤血球)/血液中。血液中の赤血球の体積率。上昇は脱水の指標に。 |
| MCV | 基準値:79.7~104.1fl。ヘマトクリット/赤血球=赤血球1個の大きさ。平均赤血球容積。赤血球の平均サイズ。MCVは貧血の種類を特定するのに有用。肝機能悪化はVB12とFeの貯蔵↓、葉酸代謝↓でMCV上昇、肝臓に負担をかけるアルコールも同様。 |
| MCH | 基準値:28.6~32.8pg。血色素/赤血球=赤血球1個の色の濃さ。平均赤血球ヘモグロビン量。1つの赤血球が含むヘモグロビンの平均値 |
| MCHC | 基準値:31.3~35.3g/dl。血色素/ヘマトクリット=単位容積赤血球あたりのヘモグロビン濃度。平均赤血球ヘモグロビン濃度。赤血球のヘモグロビン濃度の平均。 |
| EPO(エリスロポエチン) | 基準値:4.3~29mlU/mL。赤芽球の成熟・分化を促進して赤血球を増やすホルモン。主に腎臓で産生されるが、肝臓でも少量産生される。腎性貧血やPVで低下、 |
| WBC(白血球) | 基準値:3.0~8.5。急性白血病で下がり、慢性白血病で上昇する。 |
| NEUT | 好中球分画。基準値:37.4~87.4%。感染、炎症、ストレスに反応。 |
| LYMP | リンパ球分画。基準値:16.6~39.0%。免疫応答に関与 |
| MONO | 単球分画。基準値:0~11.6%。感染や炎症に反応。 |
| EOSINO | 好酸球分画。基準値:0~5.4%。アレルギーや寄生虫感染に関与。 |
| BASO | 好塩基球分画。基準値:0~1.0%。アレルギー反応に関与。 |
| PLT(血小板) | 基準値:185~267。低値→骨髄による産生低下(白血病他)、特発性血小板減少性紫斑病・血栓性血小板減少性紫斑病、NSAIDsによる一過性。 高値→骨髄による産生増加(必要量増加)、脾臓除去、感染症、アレルギー他。100万を超えるとバイアスピリン |
鉄関連
ヘモグロビンは鉄投与開始後4週間で上がってくる。フェリチンは3ヶ月後に正常化する。
| 項目 | 簡単な説明 |
|---|---|
| 血清鉄 | 血清鉄は血液中のトランスフェリンに結合している鉄の総量を指す。 動物はヘム鉄・植物は非ヘム鉄でヘム鉄のほうが吸収高い。ビタミンC・クエン酸・りんご酸(果物)はFe2+をFe3+に還元し鉄の吸収を助ける。 お茶コーヒーのタンニンは吸収を阻害する。ほうれん草、豆類(シュウ酸・フィチン酸)、食物繊維は鉄と結合して吸収を低下。 |
| トランスフェリン | 男性:190~300mg/dL、女性:200~340mg/dL。 鉄イオンを結合していない状態のアポトランスフェリンと、一つまたは二つの鉄イオンを結合した状態のトランスフェリン(飽和トランスフェリン)を含む。トランスフェリンは鉄を運搬する血漿タンパク質であり、トランスフェリン分子は最大で2つの鉄イオンを結合することができる。 |
| TIBC | 全てのトランスフェリンが結合できる鉄イオンの総量のこと(トランスフェリンの量ではない)。 総鉄結合能(TIBC)=血清鉄+不飽和鉄結合能(UIBC)。 鉄が不足すればトランスフェリンを増やす必要があるのでTIBCが高いと鉄欠乏、低いと鉄過剰を示す。 ネフローゼ症候群等による蛋白(ここではトランスフェリン)流出増加により、TIBCは低値となる。 |
| UIBC | トランスフェリンの未使用の鉄結合部位の総量のこと。UIBCが高いことは鉄欠乏を示し、低いことは鉄過剰を示す。再生不良性貧血ではTIBCは高値となるがUIBCは低値。 |
| TSAT | トランスフェリン飽和度のことで、トランスフェリンの鉄結合部位のうち実際に鉄で占められている割合のこと。 血清中の鉄飽和度(%)=血清鉄/TIBC×100 正常は20%~50%。鉄欠乏性貧血では20%未満、CKD、心不全患者には特にこの値で評価(MCV90以上除く) |
| フェリチン | 貯蔵鉄、男性:20~280ng/ml、女性:5~157ng/ml |
| 網赤血球数 | 成熟した赤血球の前駆細胞であり、骨髄で生成された後、通常は数日以内に成熟した赤血球に変化する。数を調べるには特定の染色技術を用いた血液塗抹標本の顕微鏡検査が必要。 |
貧血の鑑別は別ページ(貧血の種類、検査値と診断)を参照。
ミネラル
| 項目 | 簡単な説明 |
|---|---|
| Na | ナトリウム。基準値:135~147mEq/l。 |
| K | カリウム。基準値:3.3~4.8mEq/l。コーヒー、お茶、ココア、こんにゃく、豆類、かぼちゃ、野菜類、バナナ、ぶどう、かき、プルーン、メロン、キウイ、ポテトチップなど |
| Cl | クロール。基準値:98~108mEq/l。 |
| IP | 無機リン。基準値:2.5~4.5mEq/l。 |
| Ca | カルシウム。基準値:8.7~11.0mEq/l。 |
| Mg | マグネシウム。基準値:1.8~2.4mEq/l。 |
尿検査
| 項目 | 簡単な説明 |
|---|---|
| GLU | グルコース:尿糖。試験紙法においては、尿蛋白(1+)が30mg/dL、尿蛋白(2+)が100㎎/dL、尿蛋白(3+)が300㎎/dL |
| BIL | ビリルビン:肝機能の診断 |
| KET | ケトン体:糖尿の診断 |
| ULO | ウロビリノーゲン:肝機能の診断 |
| NIT | 亜硝酸塩:細菌が硝酸塩を還元して亜硝酸に |
| BLD | 潜血:血尿で腎機能、膀胱炎等 |
| LEU | 白血球:細菌感染 |
| PRO | プロテイン:尿蛋白で腎機能の指標 |
| SG | 比重:腎機能の指標 |
| pH | ペーハー |
| 銅(尿) | 95%がセルロプラスミンと結合。肝炎、肝硬変、黄疸等の指標 |
腎機能検査値
- ※ CCr(mL/min):性別・年齢・体重・血清Cre使用。肥満者は標準体重を使用する。
- ※ eGFR(mL/min/1.73m2):性別・年齢・血清Cr使用)
- ※ 標準体重:身長使用
- ※ 体表面積:身長・体重使用
- ※ eGFR(mL/min):全て(性別・年齢・身長・体重・血清Cr)使用
| 薬剤名 | 禁忌CCr値 |
|---|---|
| プラザキサ | 30mL/min未満 |
| イグザレルト | 15mL/min未満 |
| エリキュース | |
| リクシアナ |
| eGFR(mL/min/1.73㎡) | 腎機能 |
|---|---|
| 90~ | 正常or亢進 |
| 60~89 | 軽度低下 |
| 30~59 | 中等度低下 |
| 15~29 | 高度低下 |
| ~15 | 高度低下~腎不全 |
※透析導入時のeGFRは約5.5mlL/分/1.73㎡
SCr(血清クレアチニン値)
単位:mg/dL
血液中のクレアチニン量。
採血にて容易に測定可能。
クレアチニンは筋肉のエネルギー源として利用されるクレアチンから水が除かれた代謝物で、腎臓からろ過されて尿中に排泄される(再吸収されない)。腎機能が低下するとCrの尿中排泄量が減少し、血液中に蓄積するため、SCrは上昇する。
筋肉量が多いと高くなるため、基準値(男性:0.65~1.07mg/dL、女性:0.46~0.79mg/dL)と、男性の方が高い。
腎機能以外の要因を受けやすい。
シスタチンC
シスタチンCは、全ての核有細胞で生成され、血液中で恒常的に存在するため、クレアチニンよりも腎機能の変化を敏感に反映するとされている。シスタチンCを基にしたeGFRは、特に筋肉量の少ない高齢者や子供、筋肉疾患の患者さんにおいて、クレアチニンを基にしたeGFRよりも正確な腎機能の評価が期待できる。
ただし、シスタチンCも、腎臓以外の要因、例えば炎症や感染、腫瘍、ステロイド使用などによって影響を受ける上に、試薬の種類により20%程度測定値が異なることもある点は考慮する必要がある。
また、保険診療では3か月に一度の測定のみ可能であり、血清Crと同時測定が出来ないという制約がある。
CCr(クレアチニンクリアランス)
単位:mL/分
正確なクレアチニンクリアランスは、【尿中のクレアチニン濃度(24時間の尿を集めてその中のクレアチニン濃度)×尿量(24時間の尿量を1分当たりに換算する)÷血中クレアチニン濃度(血液からのクレアチニン濃度)】で求めるが、簡便ではないため、CG式(Cockcroft-Gaultの式)を使って、SCrと年齢、性別、体重から計算する。
CG式によるクレアチニン推定値よりもeGFRの方がより正確な腎機能の評価が出来ることから通常はeGFRを計算するが、体表面積補正値ではなく、個々の症例のCCrが推算されるので、薬剤投与量の設定に用いられる。
肥満患者においては、CG式が体重の値を乗じることから誤差が大きくなる。そのため、肥満患者の腎機能の評価には、標準体重を用いてCG式からCCrを算出するか、eGFRを用いる。
- 標準体重(kg) = 身長[m]2×22
- 男性CCr(mL/分) = (140-年齢)×体重/(72×SCr)
- 女性CCr(mL/分) = 0.85×(140-年齢)×体重/(72×SCr)
CG式からGFRを推算するための係数として0.789が算出されている。(GFR=0.789×(140-年齢)×体重(72×Cr)(女性はこれに×0.85)
GFR(糸球体濾過量)
単位:mL/分
1分間に糸球体でろ過される血漿量。最も信頼性のある指標であり特定の物質(イヌリンや放射性同位体)を用いる。
測定には24時間蓄尿等が必要で、外来患者で測定するのは容易ではない。
eGFR(推算腎糸球体濾過量)
単位:mL/分 or mL/分/1.73m2
血液中のクレアチニン濃度を基に計算されるGFRの推定値。e(estimated)は推定値の意味。
単位がmL/分/1.73m2の方は標準化eGFRと呼ばれ、体表面積(1.73m2)で標準化を行うことで、体格が小さい患者の腎臓が小さくeGFRが低くなることを是正している(体格に合わせた評価)。CKDの評価ではこちらを用いる。
一方、単位がmL/分の方は個別化eGFRと呼ばれ、体格による是正が無視されるため、体格が小さい患者は大きい患者よりもeGFRが低く出やすい。薬剤投与設計を考える場合に使用する。
GFRが外因性ろ過分子のクリアランスとして実測されるが頻雑であるため、日常診療では内因性ろ過分子の血清値から推算されるeGFRを用いる。
シスタチンc濃度で計算は可能だが値が異なることがある。一般的にはコスト面も含めて簡便なクレアチニン濃度の方のeGFRを指標として使う。
CCrより正確に腎機能を評価できる反面、計算が複雑。CCrの計算では必要がなかった身長が必要になる。
eGFRの計算式
国際的に用いられている式としては、
- MDRD(Modification of Diet in Renal Disease)式
- CKD-EPI(Chronic Kidney Disease Epidemiology Collaboration)式
があるが、より簡単なMDRD式
- 男性eGFR(mL/分/1.73m2) = 175×SCr-1.154×age-0.203
を用いてeGFRを計算する。
慢性腎臓病(CKD)の診断に用いるためのeGFRは体表面積で補正されたeGFR(mL/分/1.73m2)であり、これを投与設計に用いるeGFR(mL/分)に直すためには、「体表面積/1.73」を乗じて単位を「mL/分」に揃える必要がある。
MDRD式はGFRが60mL/分/1.73㎡以上の若年層で腎機能を過小評価することから、より正確なGFR推算式(日本腎臓学会推奨の式)に書き換えて、最終的には以下のような計算式になる。
- 男性eGFR(mL/分/1.73m2) = 194×SCr-1.094×age-0.287
- 女性eGFR(mL/分/1.73m2) = 男性GFR×0.739
- 体表面積(m2) = 体重0.425×身長(cm)0.725×0.007184
- eGFR(mL/分) = eGFR(mL/分/1.73m2)×体表面積(m2)÷1.73
糖尿病検査値
HbA1c
成人の血液中には主成分のHbAと微量成分のHbA2があり、HbAはイオン交換樹脂で、HbA1a1、HbA1a2、HbA1b、HbA1cに分けられます。
これらはすべてグリコヘモグロビンと呼ばれ、同じ一時構造をち、その中でもHbA1c(ヘモグロビンエーワンシー)は、血液中の余分なグルコース(糖)がヘモグロビンと結合してできた糖化 ヘモグロビンを指します。
赤血球の寿命(120日)に依存するので、およそ、その半減期である1~2ヶ月前の血糖状態を反映します。 6.1%(JDS)以上が糖尿病型ですが、健常人であれば5.1以下が、糖尿病の人でも5.8%以下に抑えることが望ましいです。
とはいっても、糖尿病の人をたくさん見てきましたが、6%をずっと切っている人は稀で、薬服用で大体6.2~7.5とかあたりを行き来している人が多いような気がします。
HbA1c8%を超える辺りでインスリン(最初はベースに長時間型)の使用を検討します。インスリン製剤は早めに使用したほうが予後が良いと言われています。
なお、透析患者ではHbA1cが低値になるため、随時血糖と、HbA1cよりも短時間の血統変動を反映するグリコアルブミン(GA)が評価に使われる。
C-ペプチド(CPR)
インスリンがきちんと出ているかを調べる簡易検査として用いられます。 きちんと分泌されていることが確認できたら、膵臓が原因で血糖値が高いわけではないとすることができます。
β細胞でインスリンが生成される過程(プロインスリン→インスリン+C-ペプチド)の副産物で、インスリン分子と1:1対応する。
空腹時CPR 0.5ng/ml以下:インスリン依存状態
空腹時CPR 1.0ng/ml以上:インスリン非依存状態
インスリン抵抗性指数(HOMA-R)
HOMA-R=空腹時の血糖値×空腹時血中インスリン濃度(IRI)÷405
インスリン抵抗性を把握する検査法で、1.6以下が正常、2.5以上が異常 インスリン抵抗性が高い場合は、減量、運動のような抵抗性を改善する生活改善と、ビグアナイドやチアゾリジンといったインスリン抵抗性改善薬が主として使われます。
空腹時血中インスリン濃度(IRI)
HOMA-Rを算出するために測定する数値ですが、15以上の場合に、インスリン抵抗性の存在が疑われます。
1,5-AG(1,5-アンヒドロ-D-グルシトール)
ブドウ糖によく似た物質で、通常血中に一定量存在しているが、血糖値が上がり糖の再吸収が阻害(尿糖が出る)されると、糖の類似物質である1,5-AGも血中からなくなり低値を示す。食後高血糖を調べる数値で高いほどよい。
SGLT2阻害薬は再吸収を阻害するので、SGLT2阻害薬による血糖降下作用ではこの値は上がらない。
血液系検査値
PT-INR
外因系凝固反応に関わる凝固因子(VII、X、V、II、I)の活性が低下すると上昇する数値。(凝固反応は抗血栓薬のページを参照)
プロトロンビン時間を指数化したこの数値は、血液の固まりやすさを示す数値で、時間が長い(値が大きい)ほど固まりにくいことを示す。大体1.6~3.0(通常は2.0前後)に調整することが多い。
ワーファリンは、VII、IX、X、II因子の合成を阻害するため、特に半減期が短く早期に活性が低下するといわれるVII因子の挙動を反映するPT-INRは、ワーファリンのモニタリングに最適である。
APTT
内因系凝固反応に関わる凝固因子(XII、XI、IX、VIII、X、V、II、I)の活性が低下すると上昇する数値。外因系にはない因子(XII、XI、VIII、V)が原因の疾患に対してorヘパリン投与時(ヘパリンはAPTTを延長することで知られる)のモニタリングに最適。
その他
- Pt-sec・・・プロトロンビン時間。外因系凝固機能の評価
- Pt-cont・・・標準化プロトロンビン時間。血液凝固状態の指標
- FDP・・・フィブリン分解産物。異常な凝固や繊維素溶解のマーカー
消化酵素関連検査値
消化酵素には、膵臓から消化管へと分泌(※αアミラーゼは唾液腺からも分泌)される
- アミラーゼ・・・糖を分解
- αアミラーゼ・・・デンプンをランダムに切断し、オリゴ糖やマルトースに分解
- βアミラーゼ・・・デンプンをマルトース単位で切断し、マルトース(水飴)に分解
- グルコアミラーゼ・・・デンプンをグルコース単位で切断し、グルコースに分解
- イソアミラーゼ・・・アミロペクチンをデキストリンやアミロースに分解
- リパーゼ・・・脂肪を脂肪酸とグリセロールに分解
- トリプシン、キモトリプシン・・・タンパク質やペプトンをペプチドに分解
- ヌクレアーゼ・・・核酸を分解
や、胃から分泌される
- ペプシン・・・タンパク質をペプトンに分解
や、小腸から分泌される
- サッカラーゼ・・・糖を分解(スクロース→グルコース+フルクトース)
- マルターゼ(αグルコシダーゼ)・・・糖を分解(マルトース→グルコース)
- ラクターゼ・・・糖を分解(ラクトース→グルコース+ガラクトース)
- アミノペプチダーゼN・・・タンパク質をアミノ酸に分解
アミラーゼ(血中・尿中)
膵臓は胃と腸の間にある臓器で、膵臓に散らばるランゲルハンス島と呼ばれる細胞からは内分泌液を、それ以外の部分からは外分泌液を分泌している。ランゲルハンス島のα細胞からはグルカゴンが、β細胞からはインスリンが、内分泌液として血中へと分泌されて、血糖値の上下に深く関わる。外分泌液としては、上記のような消化酵素が、小腸へ分泌され、糖・脂肪・タンパク質の分解を行うのを助ける。
膵管に閉塞等の異常が生じて消化管への移動が妨げられると、アミラーゼやリパーゼが血中へと移行しやすくなり、結果としてこれらの値(血清アミラーゼ)が上昇する。 血液中のアミラーゼは腎臓へと移動し、低分子量のために腎臓から尿中へと排泄される。
そのため、血清アミラーゼや尿中アミラーゼが膵炎の診断に用いられることがある。
急性膵炎の場合、一過性(3~4日)の血清アミラーゼやリパーゼの上昇についで、比較的長期的な尿中アミラーゼの上昇、加えて上腹部痛が見られることが多いが、その症状があったからといって膵炎と思うのは早とちりである。実際、アミラーゼが上昇していたとしても膵炎でない場合のほうが圧倒的に多いといわれる。
更に詳しく測定するために、αアミラーゼが膵臓と唾液腺両方から分泌されることを利用し、アミラーゼをP型(膵臓型)とS型(唾液腺型)の2タイプに分けて測定し、P型を膵炎の指標として使う測定法もある。
S型アミラーゼ上昇を伴う疾患、耳下腺炎(耳下腺は唾液腺の一つ)や唾石症を除外するのには有用。
そのため、膵炎の診断には腹部エコーやCT、MRIで膵臓に炎症が起こっていないかを併せて判断することが必要である。
甲状腺
| 項目 | 簡単な説明 |
|---|---|
| FT3 | トリヨードチロニン。基準値:2.39~4.06pg/ml。 |
| FT4 | チロキシン。基準値:0.71~1.52ng/dl。 |
| TSH | 甲状腺刺激ホルモン。基準値:0.541~4.261μIU/ml。 |
以下判定基準(簡易)
| 疾患 | FT3 | FT4 | TSH |
|---|---|---|---|
| バセドウ病 | ↑ | ↑ | ↓ |
| 橋本病 | ↓ | ↓ | ↑ |
妊娠中は甲状腺ホルモンが胎児の脳の発達に重要であり、妊娠を維持するためにも必要なため、より多くの甲状腺ホルモンが必要となる。そのため、甲状腺機能低下症の妊婦は、適切な甲状腺ホルモンレベルを維持するために甲状腺ホルモン補充療法を必要とする場合があります。甲状腺機能亢進症の場合は、母体と胎児の安全を考慮して慎重に行われます。
甲状腺機能亢進症では、代謝率が高まり、赤血球の寿命が短縮する可能性があり、貧血を引き起こすことがある。
リウマチ関連検査値(免疫は次項)
リウマトイド因子(RF)
IgGに対して生じた自己抗体(主としてIgM)。RAの約80%に認められる。
検査では一般的にIgM型リウマトイド因子を測定しているが、IgG型リウマトイド因子は悪性関節リウマチや活動性の高い症例に陽性になりやすい。抗ガラクトース欠損IgG抗体は通常のリウマトイド因子に比較すると疾患特異度が高い。
C反応性蛋白(CRP)
炎症や組織破壊などがあるばあいに炎症性サイトカイン(IL-6)の刺激により肝臓で産生され血中に出現する蛋白、数時間で上昇し、原因がなくなれば速やかになくなる。
マトリックスメタロプロテアーゼ(MMP-3)
プロテオグリカン、コラーゲンらを分解する酵素で、組織破壊に深く関与する。増殖する滑膜組織が特異的に分泌し、関節破壊をより正確に反映する
赤血球沈降速度(ESR)
赤血球が沈降する速度。炎症反応で上昇し、関節リウマチでは高値であるが、高値であればリウマチというわけではない。他にも感染症や心臓病、消化器病でも高値を示す。多血症やDICでは逆に低値になる。
抗環状シトルリン化ペプチド(抗CCP抗体)
上皮細胞フィラグリンはpeptidylarginine deimidaseの作用によって約20%のアルギニンがシトルリンに変換される(シトルリン化)が、 抗シトルリン化フィラグリン抗体を、 環状ペプチドにした抗環状シトルリン化ペプチド(抗CCP抗体)は、リウマトイド因子に比較すると特異度、感受性共に高くリウマチの診断に有用である(陽性である場合のリウマチの可能性度はRFよりも高い)。
免疫関連検査値
- 便中カルプロテクチン・・・腸管の炎症度、潰瘍性大腸炎の診断に使用
- セルロプラスミン(CP)・・・Cuを持つ糖タンパク。サイトカインの上昇とシアル酸の低下で上がる数値
- 抗ミトコンドリアM2抗体・・・胆汁性胆管炎の特異マーカーだが、自己免疫性肝炎でも検出されることも。
- 抗核抗体・・・核内の抗原性物質に対する抗体、自己免疫性疾患の判別に使用。以下型別
- HOMOGENEOUS(均質型)・・・全身性エリテマトーデス、薬剤性ループス
- SPECKLED(斑紋型)・・・全身性エリテマトーデス、混合性結合組織病、強皮症、シェーグレン症候群、リウマチ
- NUCLREOLAR(核小体型)・・・全身性エリテマトーデス、強皮症
- PERIPHERAL(辺縁型)・・・全身性エリテマトーデス
- CENTROMERE(セントロメア型)・・・強皮症、胆汁性胆管炎
- GRANULAR・・・胆汁性胆管炎、シェーグレン
- 核膜型・・・胆汁性胆管炎、自己免疫性肝炎
- 細胞周期関連型
- CYTOPLASM(細胞質型)・・・胆汁性胆管炎、多発性筋炎・皮膚筋炎、シェーグレン、全身性エリテマトーデス、リウマチ、自己免疫性肝炎
脳下垂体、視床下部ホルモン
視床下部・脳下垂体から分泌されるホルモン。Mは男、Fは女
視床下部から分泌される放出ホルモン類(CRH等)は、その下流の刺激ホルモンの値などから判断する。ACTHが高い場合CRHが高いといった判断。
それ以外にも下垂体MRIにて下垂体腺腫と呼ばれる良性の腫瘍や出血や梗塞を測定するのも有用。
下垂体機能を調べるために、関係ないホルモンが基準値内にあるかを調べることもある?
- CRH(副腎皮質刺激ホルモン放出ホルモン)・・・空腹時におけるACTHの値が100 pg/mlを超える場合は、CRHの分泌量が多い可能性。視床下部の室傍核に存在のCRHニューロンから分泌→下垂体前葉からACTHを分泌
- TRH(甲状腺刺激ホルモン放出ホルモン)・・・CRHと同じ機序でTSHを分泌
- ACTH(副腎皮質刺激ホルモン)・・・基準値:7.2~63.3pg/mL。下垂体前葉に存在するACTH産生細胞より分泌されたACTHは副腎皮質束状層からのグルココルチコイドを分泌
- TSH(甲状腺刺激ホルモン)・・・基準値:0.500~5.000μIU/mL。ACTHと同じ機序で甲状腺ホルモンを分泌
- GnRH(ゴナドトロピン放出ホルモン=性腺刺激ホルモン放出ホルモン)・・・視床下部から分泌されて下垂体前葉からゴナドトロピン(LH/FSH)を分泌される。
- LH/FSH(性腺刺激ホルモン=ゴナドトロピン=黄体形成ホルモン/卵胞刺激ホルモン)・・・共に下垂体前葉から分泌される。
FSHは女性では卵巣を刺激して卵胞の成熟を促進しエストロゲンの産生を刺激、男性では精巣のセルトリ細胞を刺激して精子の成熟と生産に関わる。以下、FSH基準値:- 成人女性:
- 月経周期の初期(周期の第3~5日): 約1.5 - 12.5 mIU/mL
- 排卵期(周期の中間): 約8.7 - 76.3 mIU/mL
- 黄体期(周期の後半): 約1.0 - 11.4 mIU/mL
- 閉経後: 約25.8 - 134.8 mIU/mL
- 成人男性:約1.5 - 12.4 mIU/mL
- 成人女性:
- 月経周期の初期(周期の第3~5日): 約1.9 - 12.5 mIU/mL
- 排卵期(周期の中間): 約8.7 - 76.3 mIU/mL
- 黄体期(周期の後半): 約0.5 - 16.9 mIU/mL
- 閉経後: 約15.9 - 54.0 mIU/mL
- 成人男性:約1.0 - 9.0 mIU/mL
- 成人女性:
- GRH(成長ホルモン放出ホルモン)・・・視床下部から分泌されて下垂体前葉からGH(成長ホルモン)を分泌させる。
- PRL(プロラクチン)・・・基準値:M:3.6~12.8F:6.1~30.5ng/mL。下垂体前葉から分泌(ドパミンがプロラクチン抑制ホルモン)。
女性では乳汁分泌作用があり、男性ではテストステロンの産生や精子の生成に関与している。男性における高プロラクチン血症の一般的な原因は下垂体のプロラクチン産生腫瘍(プロラクチノーマ)。 - ADH(バソプレシン)・・・基準値:自由飲水:2.8以下、水制限:4.0以下pg/mL。視索上核と室傍核で合成→脳下垂体後葉に貯蔵
- オキシトシン・・・基準値無し。バソプレシンと同じ
- コルチゾール・・・大まかな基準値:朝(約6 - 23 μg/dL)、夕方(約3 - 16 μg/dL)。ACTHとともに高い場合は副腎腫瘍、ACTHとともに低い場合はアジソン病を疑う。副腎機能低下症(ステロイド大量投与による機能低下含む)についてはMSDマニュアルが詳しいのでそちらを参照
腫瘍マーカー
| 検査値 | マーカー |
|---|---|
| AFP(αフェトプロテイン) | 肝臓がん |
| CA15-3 | 乳がん |
| CA19-9 | 膵臓がん |
| CEA | 胃がん・大腸がん他 |
| CA19-9 | 膵臓がん・胆道がん他 |
| CA125 | 卵巣がん・子宮がん |
| pro-GRP | 肺がん(小細胞) |
| NSE(神経特異的エノラーゼ) | 肺がん(小細胞) |
| SCC抗原 | 肺がん、子宮がん、食道がん(扁平上皮) |
| CYFRA(シフラ) | 肺がん(非小細胞) |
| SLX | 肺がん(腺がん) |
| PSA | 前立腺がん。PSAは精液を液化して精子の遊走を助けるセリンプロテアーゼ。前立腺癌では基底細胞層と基底膜の障害が生じるためPSAが上昇する。PSAは前立腺体積と相関して上昇するので前立腺肥大でも上昇はする。 |
| PNI | 予後栄養指数。栄養状態と免疫機能の指標 |
画像診断法
| 線種 | 画像 | 使用薬剤 | |
|---|---|---|---|
| レントゲン | X線 | 投影像 | なし |
| CT | X線 | 断面像 | 造影剤(バリウム等) |
| MRI | 磁場+ラジオ波 | 断面像 | 造影剤 |
| PET | γ線 | 断面像 | ブドウ糖(FDG) |
| エコー | 超音波 | 断面像 | なし |
波線:(波長長)ラジオ波>マイクロ波>赤外線>可視光線>紫外線>X線>ガンマ線(波長短)
単線:(大)α線>β線>中性子線(小)
原子核からでる放射線:α線、β線、γ線、中性子線
レントゲン
体のある側面に対して波長の短いX線を照射して、体を通過したX線量から、各臓器のX線透過性を白(透過性低、吸収率高)黒(透過性高、吸収率低)で描画する測定法。
骨のような遮蔽度が高い臓器ではX線を通しにくく、結果、白く写るが、肺のようなほとんど空気で満たされているような臓器は容易にX線を通過させて黒く写る。
この時、臓器に腫瘍があったりすると、その部分のX線の通過が妨げられるため、白く写る。これを診断に利用する。骨折していれば、骨折部位をX線が通過するため、その部分が黒く写る。
単一方向からの投影像なため、その方向から見て重なった部分が見えないことや、長時間照射で放射線被曝(細胞破壊)の危険を伴うというデメリットが有る。
CT
コンピュータートモグラフィと呼ばれるレントゲンの上位版。レントゲンで使用するX線を体の周りを回転するように照射することで、透過したX線量をコンピューターが解析し、レントゲンでは見づらかった平面画像を、立体画像として映しだす。
レントゲン同様、放射線被曝のリスクを伴う。
X線を通さない造影剤(血管内や尿路:ヨード、消化管内:バリウム)を使用することで、さらに細かい描画を行うことができる。ヨード造影剤とビグアナイド系の併用はアシドーシスが起こりやすくなるため注意を有する。
MRI
核磁気共鳴画像法、NMRと呼ばれるが、核というのに抵抗がある人のためにマグネティックとしている。磁気とラジオ波を利用して各組織のエネルギー吸収量(or放出量)を測定して、コンピューターで解析、立体画像として映しだす。
X線よりコントラストが強く、X線とは違って、骨により遮断されることはないので、頭蓋内や骨周囲の診断、特に脳梗塞の診断に有用である。
より磁気モーメントを大きくするために、造影剤(ガドリニウムや塩化マンガン等)を用いることがある。
磁気の影響を受けるペースメーカー装着者には使うことができない。
PET
陽電子放射断層撮影と呼ばれる。がん細胞のブドウ糖の取り込み速度が、通常の細胞の数倍あることに着目し、FDGという、ブドウ糖に目印となる「ポジトロン核種(=陽電子放出核種)」を合成した検査薬を静脈内から投与します。
1時間ほどしてから、FDGが反応し体内から放射される陽電子消滅γ線をPETカメラで撮影すると、取り込み量が多い部分(がん細胞)の場所を知ることができます。
参考:PET検査ネット
エコー
超音波検査と呼ばれる。人の可聴域の周波数は約20~2万Hzと言われるが、エコーで使用される超音波の周波数は数MHz~数十MHzの人が聞き取ることのできない周波数を用いる。
音波は、可視光線のような電磁波とは違って、電場や磁場ではなく、物質の振動を利用して音を伝える。すなわち、物質がない真空中で音波を伝えることはできない。そして、糸電話のように物質を振動させて伝えていく音波は、体を透過するしないの電磁波とは、波という性質は同じだがその性格は異なっている。(可視光線の周波数が数THz、超音波は数MHzと周波数に絶対的な差もある。)
測定の原理としては、超音波を外から当てて、異なる媒質(主として水分)に移動するときに反射される波をコンピューターが解析し、画像として描画します。
結石や腫瘍、ポリープ、甲状腺診断として有用です。
食事指導の参考データ
脂肪関連
| 脂質 | 揚げ物、油揚げ、中華麺、カップ麺、フライドポテト、がんも、牛>豚>鳥、卵、クリーム、チーズ、アイス、菓子(チョコレート、パイ、ポテトチップ)、ココア、マヨネーズ、カレーシチュールウ、ミートボール、コーンクリーム |
| 飽和脂肪酸 | 常温で固体が多い。バター |
| 不飽和脂肪酸(n-6) | リノール酸→γリノレン酸→アラキドン酸(動脈硬化促進系) 植物油、ラード、マヨネーズ、マーガリンなど。LDLもHDLも下げる。 |
| 不飽和脂肪酸(n-3) | αリノレン酸→EPA→DHA(動脈硬化抑制系) 海藻、葉類、青身魚(さんま<まぐろ<さば)。LDLとTGを下げる(HDLは上げる可能性) |
| 1価不飽和脂肪酸 | オレイン酸。オリーブ油。LDLを下げる(HDLは変わらず) |
カロリー計算方法と食品交換表
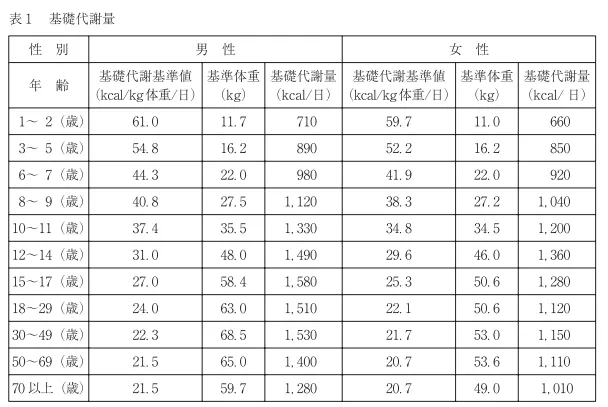
必要カロリー=基礎代謝基準量×体重×身体活動レベル
(1日当たりの適正エネルギー=標準体重(身長m2×22)×25~30kcal)
以下の表は、食品交換表というもので、1単位が80kcal、きのこ類、こんにゃく、寒天、海藻あたりはノンカロリーとして問題ないそうです。
- 1、ごはん、パン、うどん、芋など
- 2、果物
- 3、肉、魚、卵、チーズ、大豆
- 4、牛乳、乳製品
- 5、油、マーガリン、マヨネーズ
- 6、野菜
| kcal | 単位/表 | 1 | 2 | 3 | 4 | 5 | 6 | 調味料 |
| 1000 | 12.5 | 6 | 0.3 | 3 | 0.6 | 1 | 1 | 0.6 |
| 1200 | 15 | 7 | 1 | 3 | 1.4 | 1 | 1 | 0.6 |
| 1440 | 18 | 9 | 1 | 4 | 1.4 | 1 | 1 | 0.6 |
| 1600 | 20 | 11 | 1 | 4 | 1.4 | 1 | 1 | 0.6 |
| 1840 | 23 | 12 | 1 | 4 | 2.4 | 2 | 1 | 0.6 |
| 2000 | 25 | 13 | 1 | 5 | 2.4 | 2 | 1 | 0.6 |
| 2200 | 28 | 14 | 2 | 5 | 2.4 | 3 | 1 | 0.6 |
糖尿病食の基本は1,600kcalだそうです。
| 穀物類 | パン(8枚入り2枚)=267kcal、ごはん(200g)=330kcal、うどん(200g)=210kcal、中華麺(200g)=280kcal(スープ付きは380kcal)、スパゲティ(200g)=290kcal |
| 果物 | みかん(1個約100g)=45kcal、かき(200g)=120kcal、キウイ(100g)=53kcal、なし(200g)( 1つ250~350g)=86kcal, バナナ(100g)=86kcal、りんご(200g)=108kcal |
| 肉魚大豆 | 卵(L:60g)=90.6kcal、豆腐(100g)=56kcal、納豆(1P50g)=100kcal、さんま(100g)=299kcal、銀鮭(100g)=257kcal、牛もも(100g)=246kcal、豚モモ(100g)=183kcal、鶏もも(100g)=200kcal、肉のバラは2倍値、鶏は皮を抜けば半分程度になる、豆腐は絹より木綿のほうが高カロリー。 量が多くてカロリーが少ないものは、あさり、かき、カニ、クラゲ、タラ、ほたて、豆腐がある。 |
| 牛乳乳製品 | チーズ(1枚18g)=61kcal、牛乳(200g)=134kcal、ヨーグルト(100g)=67kcal |
| 油類 | 油(大さじ1)=120kcal、マーガリン(大さじ1)=100kcal、マヨネーズ(大さじ1)=100kcal |
| 野菜 | 300gが目安。レタス1個(300g)、人参1本(100g)、きゅうり1本(100g)、キャベツ1個(700g)、玉ねぎ1個(170g)、春菊1束(400g) |
外食等カロリー
| ガスト | 和風ハンバーグ(468)、ライス(333)、若鶏ステーキ(543)、サーロイン(791)、パスタ系(約500)、ドリア(約600)、サラダ(200-400)、ピザ(675)、唐揚げ(445)、ポテト(561) |
| バーミヤン | バーミヤンラーメン(724)、チャーハン(818)、回鍋肉(640)、酢豚(933)、エビチリ(424)、皿うどん(566) |
| すき家 | 豚丼並(633)、牛丼並(666)、ポークカレー(750)、ロースカツカレー(1111) |
| マック | ハンバーガー(274)、マックポーク(391)、てりやき(506)、マックシェイク(s)(200)、マックポテト(s)(249)、アップルパイ(200)、 コーラ・Qoo、ファンタ・ミルクティー・アイスカフェオレ(約150) |
| その他 | 山崎コッペパン(417)、セブンおにぎり(180)、ポテトチップ(440)、チョコ1つ(30) |
運動カロリー消費(カッコ内は男:女)
| クロール(1340、1040)、平泳ぎ(700、540) |
| ジョギング(時速9)(610、470) |
| バトミントン、テニス、スキー(470、350) |
| ゴルフ、卓球、ダンス、エアロビ(380、300) |
| ヨガ、水中ウォーキング、ラジオ体操(260、200) |
| 自転車、ウォーキング(220、180) |
| 入浴、普通歩行、ストレッチ、ボーリング(190、150) |
| 掃除、洗濯、買い物(150、130) |
| デスクワーク、立ち仕事、車の運転、料理(100、70) |
考察
30歳、体重66kg、男性、身体活動レベル低い(自分)の場合は、22.3×66×1.5=2207kcalということになります。
これを朝:昼:夜=3:4:3(按分)で振り分けると、660kcal:880kcal:660kcalがとるべき食事の目安となります。
食品交換表でいえば、2,200kcalは28単位なので、穀物類で1120、果物で160、肉類で400、乳製品で192、油で240、野菜で80、調味料で48という配分になります。
朝は、パン2枚とバターやジャム、牛乳1杯で、穀物267、油100、乳製品134で501kcal。
昼は、会社の弁当が800kcal程度(配分は不明、穀物は333あたりでしょうか)。セブンでパン1つとおにぎり2個買うと約750kcal程度。
夜は、残りの900kcalの消費、穀物は500程度とれるので、普通にご飯1人前(300)、みかん1個(45)、さんま1匹(350)、サラダ1皿(20)で、750kcal。残りは牛乳を1杯飲んで900kcalになります。
普通に食べていれば、2200kcal程度になるわけですが、糖尿病食の1600kcalに減らすのはかなり大変なのではないでしょうか。上記の運動を組み入れることでプラスα食べれるようにできれば楽になるかもしれません。
コメントor補足情報orご指摘あればをお願いします。
- << 前のページ
- 次のページ >>


