胃・十二指腸潰瘍の治療
胃・十二指腸潰瘍の病理
消化性潰瘍の主な症状は心窩部(みぞおち)の痛みや上腹部腹痛です。胃潰瘍は胃角近くで、十二指腸潰瘍は十二指腸球部にて好発し、再発率が極めて高い病変です。
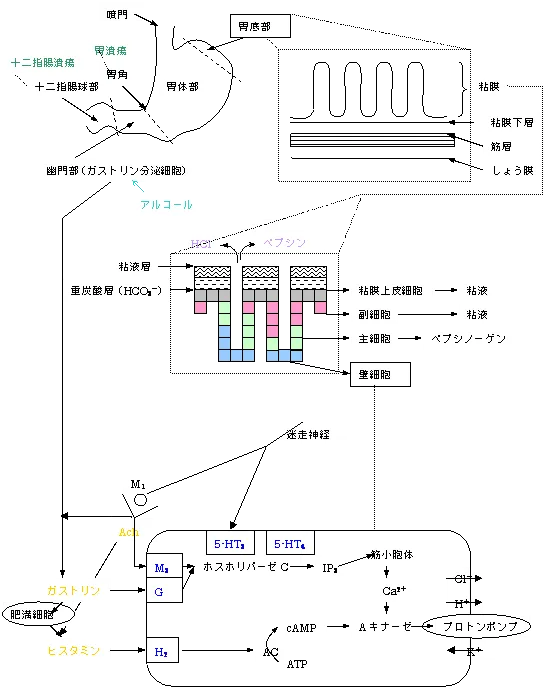
※迷走神経末端から出るAChは、ガストリン、ヒスタミンの分泌に必要です。よって、AChを遮断すればすべてのM3、G、H2レセプターすべてを遮断できます。
| 胃潰瘍 | 防御因子が低下するために起きる。胃酸分泌能は正常で、食後すぐに痛むのが特徴 |
| 十二指腸潰瘍 | 攻撃因子が増加するために起きる。胃酸分泌能は高くなり、空腹時、特に夜間に痛むのが特徴 |
消化性潰瘍にもっともかかわりの深いのは自律神経の興奮でしょう。 交感神経がストレス等により亢進すると、胃粘膜の血管が収縮し、血流が鈍くなるので、胃の防御機能が低下します。一方、副交感神経が亢進すると胃酸の分泌量が増加します。よって副交感神経が優位になる夜間は胃酸分泌が多いです。
| 胃酸 | 強酸性の液体で食物を殺菌する。 |
| ペプシン | 蛋白質を小腸で消化されやすいペプチドに分解する。 |
| 粘液 | 粘膜を食物による刺激や胃酸、ペプシンから保護する。 |
胃・十二指腸潰瘍の治療法
潰瘍は粘膜下層まで穴が開いてしまった状態ですので、心窩部の痛みに加えて胃潰瘍の場合は吐血、十二指腸の場合は下血(タール便)を伴います。これらの症状があった場合は、ただの胃痛だとは思わずに検査を受けるべきです。
◆X線造影検査
バリウム(造影剤)と発泡剤を服用し、食道から、胃・十二指腸までを膨らませた状態でX線撮影をする検査。潰瘍(組織の欠損)部分にバリウムがたまって白く移ることを利用して診断します。
◆内視鏡検査
先端にレンズがついたファイバースコープなどを口からいれ、モニターを通じて食道や胃・十二指腸までを直接観察する検査です。内視鏡検査は胃がんなどの悪性病変との鑑別を行う目的としてなされます。
これらの検査にて消化性潰瘍と診断された場合は、薬物療法の適応となります。攻撃因子抑制薬と防御因子増強薬の併用が普通です。
ただ、ピロリ菌感染が発覚した場合は、PPI、アモキシシリン、クラリスロマイシンの3剤を同時に1日2回で1週間服用する3剤併用療法の適用となります。
| PPI | アモキシシリン | クラリスロマイシン |
| タケプロン オメプラゾン |
アモリン サワシリン パセトシン |
クラリシッド クラリス |
| ランサップ(タケプロン+アモリン+クラリス) | ||
関連ページ
コメントor補足情報orご指摘あればをお願いします。
- << 前のページ
- 次のページ >>


