尿疾患(過活動膀胱、尿失禁等)の薬
| 分類 | 成分名 | 商品名 | 規格・剤形・補足 |
|---|---|---|---|
| OAB治療薬(抗コリン薬) | トルテロジン | 販売中止。規格:カプセル2㎎/4mg 適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁 |
|
| フェソテロジン | トビエース | 規格:錠4㎎/8mg 適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁、神経因性膀胱における排尿管理 |
|
| ソリフェナシン | ベシケア | 規格:錠2.5㎎/5mg、OD錠2.5mg/5mg 適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁 |
|
| イミダフェナシン | ウリトス ステーブラ |
規格:錠0.1mg、OD錠0.1mg 適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁 |
|
| オキシブチニン | ポラキス | 規格:錠1㎎/2mg/3mg 適応:下記疾患又は状態における頻尿、尿意切迫感、尿失禁、神経因性膀胱、不安定膀胱(無抑制収縮を伴う過緊張性膀胱状態) |
|
| ネオキシ | 規格:テープ73.5mg 適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁 |
||
| プロピベリン | バップフォー | 規格: 適応:(神経因性膀胱、神経性頻尿、不安定膀胱、膀胱刺激状態(慢性膀胱炎、慢性前立腺炎))又は状態における頻尿、尿失禁、過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁 |
|
| OAB治療薬(β3刺激薬) | ミラベグロン | ベタニス | 規格:錠25㎎/50mg 適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁 |
| ビベグロン | ベオーバ | 規格:錠50㎎ 適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁 |
|
| OAB治療薬(その他) | フラボキサート | 規格:錠200㎎ 適応:(神経性頻尿、慢性前立腺炎、慢性膀胱炎)に伴う頻尿、残尿感 |
|
| 尿失禁治療薬(β2刺激薬) | クレンブテロール | スピロペント | 規格:錠10μg 適応: (気管支喘息、慢性気管支炎、肺気腫、急性気管支炎)の気道閉塞性障害に基づく呼吸困難など諸症状の緩解、腹圧性尿失禁に伴う尿失禁 |
| α1遮断薬 | ウラピジル | エブランチル | 規格:カプセル15mg/30mg 適応:本態性高血圧症、腎性高血圧症、褐色細胞腫による高血圧症、前立腺肥大症に伴う排尿障害、神経因性膀胱に伴う排尿困難 |
| ChE阻害薬 | ジスチグミン | ウブレチド | 規格:錠5㎎ 適応:手術後及び神経因性膀胱などの低緊張性膀胱による排尿困難、重症筋無力症 |
| 夜尿症治療薬(バソプレシン作用薬) | バソプレシン | ピトレシン | 規格:注射液 適応:下垂体性尿崩症、下垂体性又は腎性尿崩症の鑑別診断、腸内ガスの除去(鼓腸、胆のう撮影の前処置、腎盂撮影の前処置)、食道静脈瘤出血の緊急処置 |
| デスモプレシン | デスモプレシン | 規格:注、スプレー2.5/10、点鼻液 適応:【スプレー10】尿浸透圧あるいは尿比重の低下に伴う夜尿症 |
|
| ミニリンメルト | 規格:OD錠25μg/50μg/60μg/120μg/240μg 適応:男性における夜間多尿による夜間頻尿 |
||
| 夜尿症治療薬(抗コリン作用) | 下記参照 | ||
| 漢方薬 | 下記参照 |
尿疾患のうち前立腺肥大などの尿閉、膀胱炎や尿路感染症、腎不全や腎結石を除き、意志に反して尿が漏れたり、トイレの回数が増加したりする病態としては、
- 夜尿症 (Nocturia)・・・夜間睡眠時の間欠的な尿漏れ
- 尿失禁 (Urinary Incontinence)・・・昼間の尿漏れ
- 遺尿症 (Enuresis)・・・子供に多く、昼間・夜間を問わず尿漏れする
- 過活動膀胱 (Overactive Bladder)・・・症状の一つとして尿失禁がある
等がある。
膀胱・尿道・骨盤底筋群の構造
自律神経と体性神経
先に自律神経と体性神経について整理します。
自律神経には交感神経・副交感神経・内臓知覚神経があり、交感神経・副交感神経はが支配する筋肉は不随意運動を行う平滑筋です。自分の力では鍛えることはできず、むしろ年齢とともに血管平滑筋のように硬くなって伸展しにくくなります。
体性神経には運動神経・知覚神経があり、運動神経が支配する筋肉は随意運動を行う横紋筋です。運動神経は自分の意志で動かすことができます。
求心性の知覚神経には、自律神経(副交感神経)支配の迷走神経や骨盤神経と言った内臓神経、体性神経支配の神経があります。自律神経支配の方は神経伝達物質がアセチルコリンに対して、体性神経支配の方はグルタミン酸、SP(サブスタンスP)、CGRPなどになります。
膀胱平滑筋と膀胱括約筋
図は前立腺がある男性の膀胱構造です。女性は前立腺がありませんので、ない状態で考えてください。

膀胱平滑筋は、膀胱の壁を構成する筋肉で、尿の排出と畜尿を担います。膀胱平滑筋には、副交感神経受容体(M3)と交感神経受容体(β3)が存在します。伝達物質はM3受容体はアセチルコリン、β3受容体はノルアドレナリンです。
M3受容体を刺激すると膀胱平滑筋は収縮し、尿の排出が促され、β3受容体を刺激すると膀胱平滑筋は弛緩して、尿の排出が抑制されます。
膀胱括約筋は、内尿道括約筋と外尿道括約筋の2つに分けられます。
内尿道括約筋には、副交感神経受容体(M3)と交感神経受容体(α1)が存在します。血管平滑筋と同じように交感神経で収縮(畜尿)し、副交感神経で弛緩(排尿)します。
外尿道括約筋には、交感神経受容体(β2)と体性神経受容体(N)が存在しています。体性神経は知覚神経と運動神経がありますが、ここでは運動神経が働いており、伝達物質はアセチルコリン、受容体はムスカリン受容体(M)ではなくニコチン受容体(N)です。
前立腺平滑筋には交感神経受容体(α1)が存在しており、α1受容体を遮断すると尿道が開きます。
副交感神経支配である骨盤神経は海綿体神経に分岐しており、陰茎海綿体へ作用し血管平滑筋を拡張して勃起を促しますが、一部は前立腺平滑筋にも接続して前立腺平滑筋を弛緩させると考えられている。ただし、海綿体神経が前立腺平滑筋に直接作用するか、または前立腺内皮細胞から放出されたNOが前立腺平滑筋に作用するかについては、まだ完全には解明されていません。
陰茎海綿体平滑筋の方は、70%がアセチルコリン作動性の海綿体神経で直接弛緩させますが、残りの30%は非アドレナリン非コリン作動性で、海綿体内皮細胞からNOを放出させ、海綿体平滑筋を間接的に弛緩させる働きがあります。
これらの大脳からの指令を膀胱へ伝える神経とは別に、大脳へ畜尿状況を伝える求心性の内臓神経が膀胱平滑筋にあります。
骨盤底筋群
上の図で骨盤底筋とした場所は、外尿道括約筋や他の多数の筋肉(外肛門括約筋等)を含めた骨盤底筋群を形成しています。
骨盤底筋群は尿道、膣、肛門の3つの穴(男は2つ)が空いたハンモックのように上の臓器を支える役割を担っており、加齢による筋力の衰えや出産による損傷によって弱ると、尿道の収縮機能に影響をきたし尿漏れを引き起こします。
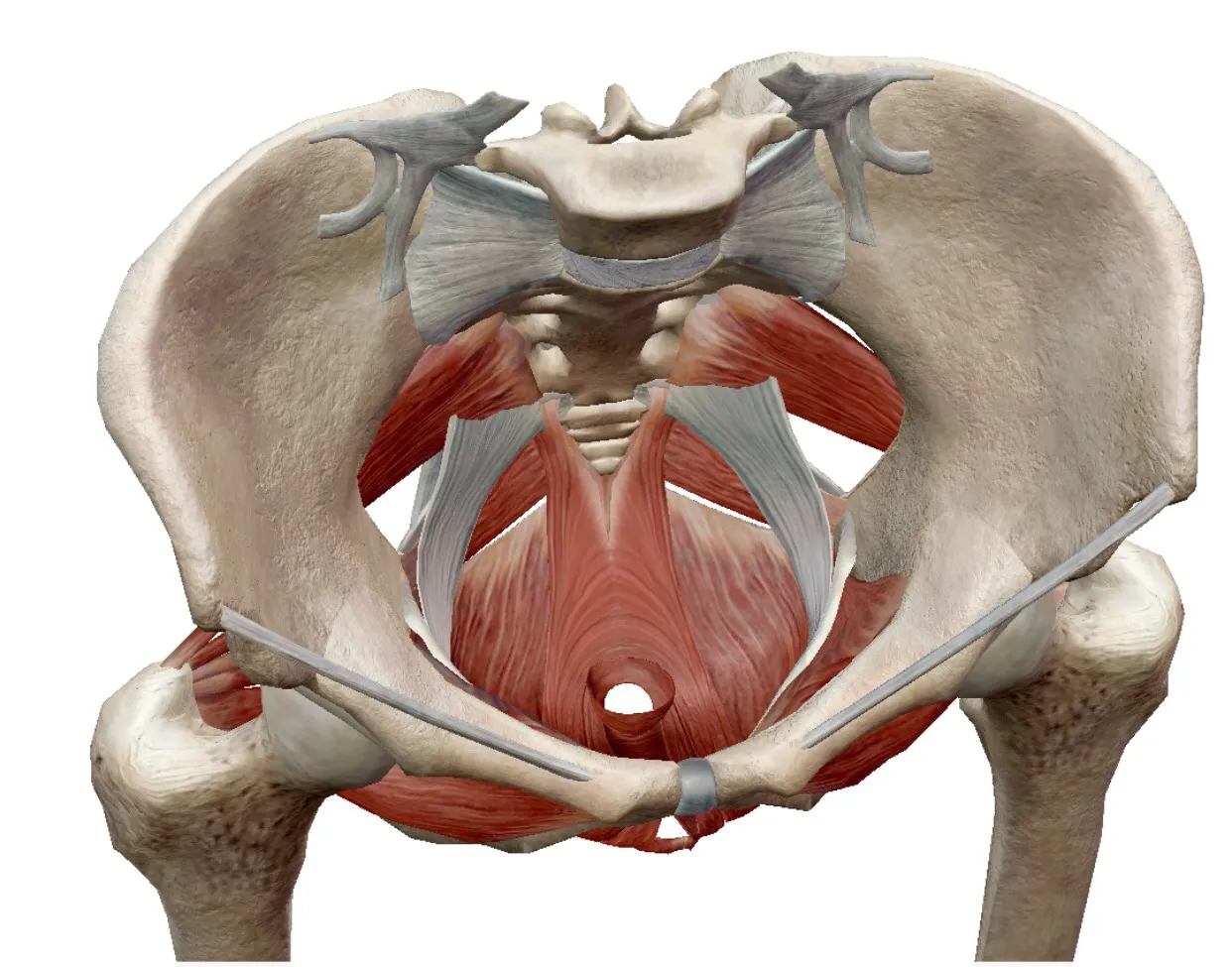
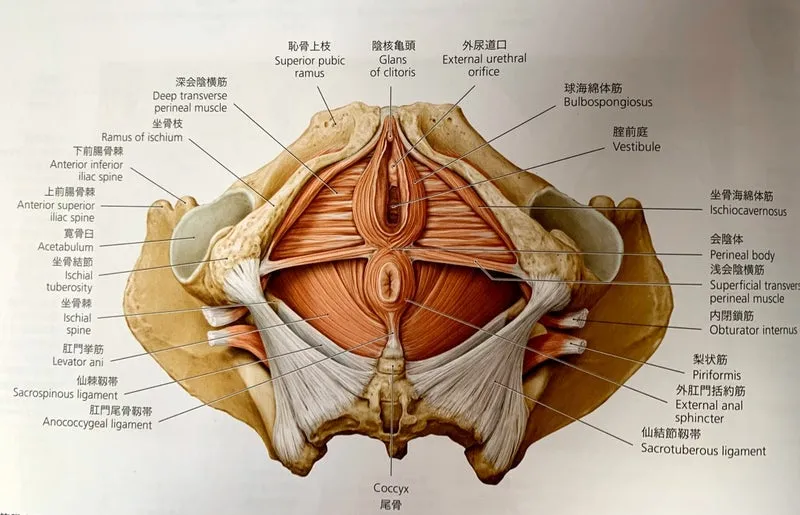
骨盤底筋群は以下の3層で構成されています。
会陰膜(表層:一番外側)
肛門周りを覆う外肛門括約筋があるのが特徴
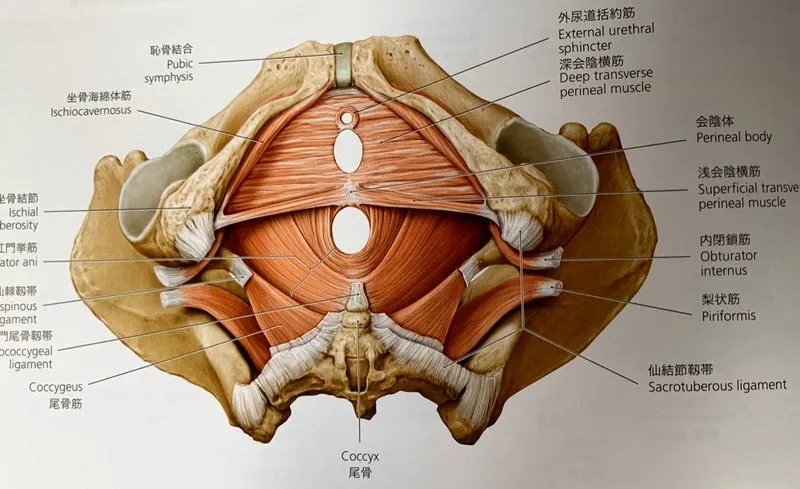
骨盤隔膜(中層)
尿道の周りを覆う外尿道括約筋があるのが特徴
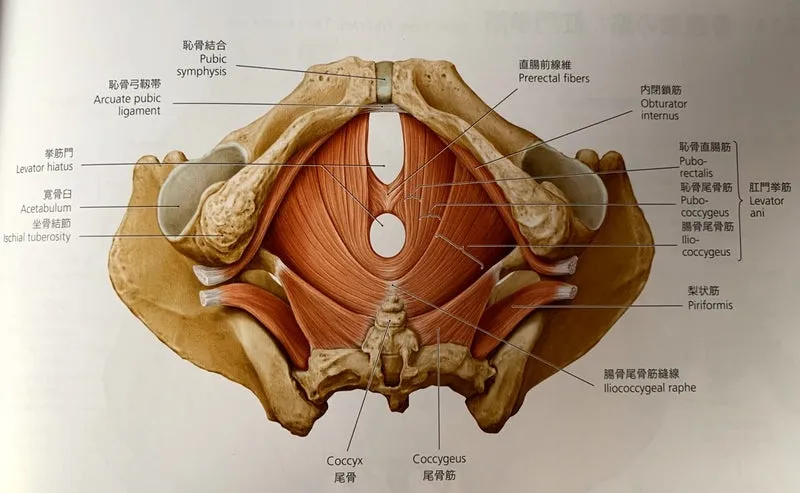
内骨盤筋膜(深層:一番臓器側)
肛門挙筋(恥骨直腸筋、恥骨尾骨筋、腸骨尾骨筋)があるのが特徴
尿失禁
寒くなってトイレの回数が増えるのは、寒くなると体表面の血管は収縮して血液量が減り、体中心部の血液量が増えるため、バソプレシンが体中心部の血液量を感知して、血液量を減らす方向、すなわち利尿作用を示すためで、尿失禁とは異なる。
尿失禁のタイプには、腹圧性尿失禁、切迫性尿失禁、混合性尿失禁の大きく3タイプがある。
腹圧性尿失禁は、運動やくしゃみなど動きによって尿が漏れるものです。女性の骨盤底の構造が原因とされ、骨盤底の筋肉や靭帯が出産や加齢によって緩むと、腹圧が加わったときに尿道が開きやすくなって尿漏れが起こります。
腹圧性尿失禁の治療は、TVT手術とTOT手術などの中部尿道スリング手術が第一選択。両者はテープを通す経路が異なる。
切迫性尿失禁は、我慢をする間もなく尿漏れを起こすもので、ドアノブ尿失禁や手洗い尿失禁などが代表です。どちらかと言うと、切迫性尿失禁は過活動膀胱(OAB)の症状の1つとして捉えられているようです。
薬物治療
腹圧性尿失禁の治療法として、
β2刺激薬
- スピロペント(クレンブレロール)・・・適応:腹圧性尿失禁。膀胱括約筋を弛緩し、尿道括約筋の収縮を高める。
その他に、電気・磁気刺激療法、手術療法(TVT、TVM、TFS、TOTなど)があります。
薬物治療以外の治療
磁気刺激は非侵襲的な治療法であり、骨盤底筋に磁気パルスを送ることで、筋肉を収縮させ、次第に強化させる方法です。
骨盤底筋のトレーニングも有用です。尿道と膀胱の支持を強化して尿のコントロールを向上させることが目的です。肛門の締緩を4~5回、肛門を体に吸い込むような引き上げを4~5回、尿道と膣の締緩と吸い上げを共に4~5回、それの維持を4~5回、これらを1日3回、3セット行います。
キッセイの尿活トレーニングが参考になります。
尿失禁の手術療法にはいくつかの種類があり、
- TVT (テンションフリー膣テープ): TVT手術は、尿道の下に特殊なテープを配置し、尿道をサポートする手術です。 このテープは尿道の圧力を調節し、ストレス尿失禁の症状を軽減します。 小切開を使い、局部麻酔または全身麻酔下で行われます。
- TVM (膣メッシュ): TVMは、膣壁の弱まった部分を補強するために合成メッシュを使用する手術です。 主に膣前壁または膣後壁の陥没を治療するために用いられますが、尿失禁の治療にも応用されることがあります。
- TFS (膣固定システム): TFSは、膣壁または骨盤の構造を支持し、位置を修正するためのシステムです。 サポートが必要な組織に合成材料や自然材料を使用し、膣の陥没や尿失禁の治療に利用されます。
- TOT (横行オブチュレータテープ): TOT手術もTVTと同様に尿道をサポートするためのテープを使用しますが、テープの配置方法が異なります。 TOTではテープが骨盤の横を通って配置され、尿道のサポートを強化します。 TOTはTVTに比べて神経や血管への影響が少ないとされています。
が代表的です。これらの手術方法は主にストレス尿失禁の治療に用いられます。
過活動膀胱(OAB)
過活動膀胱(OAB)の定義は、尿意切迫感、頻尿・夜間頻尿、そして切迫性尿失禁の3つが特徴の症状であり、特に尿意切迫感(あと少しで我慢出来ない)と頻尿(8回以上)があることが必要です。切迫性尿失禁はOABであるために必ずしも必要ではありません。
過活動膀胱=尿漏れ(尿失禁)ではないということに注意します。
過活動膀胱は、脳血管障害や脊髄損傷、糖尿病性神経障害などの神経疾患が原因(神経因性膀胱)となるものと、加齢や前立腺肥大、骨盤底筋が弱る等による非神経性のものの2タイプの総称です。
薬物治療
治療には、排尿の間隔を徐々に広げていく膀胱訓練、薬物療法としては抗コリン薬とβ3刺激薬が適応となります。
男性の場合は前立腺肥大による排尿障害の場合もあるため、前立腺肥大へ抗コリンはもちろんのこと、β3刺激薬の使用の際も前立腺肥大がないかを確認する。
抗コリン薬
- ポラキス(オキシブチニン)・・・抗コリン薬。適応:神経因性膀胱/不安定膀胱による頻尿、尿意切迫感、尿失禁。BBBをそこそこ通りやすいので脳に影響を及ぼしやすい(アルツハイマー)。
- ネオキシテープ(オキシブチニン)・・・抗コリン薬のテープ剤。適応:OABにおける尿意切迫感、頻尿及び切迫性尿失禁
- バップフォー(プロピベリン)・・・抗コリン薬。適応:神経因性膀胱、神経性頻尿、不安定膀胱、膀胱刺激状態(慢性膀胱炎、慢性前立腺炎)、OABにおける尿意切迫感、頻尿及び切迫性尿失禁、BBBそこそこ通りやすい。
- ベシケア(ソリフェナシン)・・・抗コリン薬(M3選択性)。適応:OABにおける尿意切迫感、頻尿及び切迫性尿失禁
- ステーブラ、ウリトス(イミダフェナシン)・・・抗コリン薬(M3選択性)。適応:OABおける尿意切迫感、頻尿及び切迫性尿失禁
- デトルシトール(トルテロジン)・・・抗コリン薬。適応:OABおける尿意切迫感、頻尿及び切迫性尿失禁
- トビエース(フェソテロジン)・・・抗コリン薬。適応:神経因性膀胱。OABにおける尿意切迫感、頻尿及び切迫性尿失禁。
β3刺激薬
膀胱平滑筋には主にβ3受容体が存在し、β2受容体もある程度含まれています。これらのβ受容体は、膀胱の平滑筋の弛緩を促進し、膀胱の容量を増加させる役割を果たします。
なお、β3受容体は白色脂肪細胞にも発現していることが知られており、動物実験においては脂肪細胞の分解(脂肪酸+グリセロール)が確認されておりますが、人への臨床効果は示されていません。しかしながら、β3受容体刺激作用によって白色脂肪細胞の褐色脂肪細胞への転化が起こって痩せないまでも熱産生を高める(エネルギーとして放出させる)作用があることがわかっている(脂肪燃焼を促進する人工受容体の開発)。
- ベタニス(ミラベグロン)・・・β3刺激薬。β3を刺激して膀胱括約筋を弛緩させる。適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁。
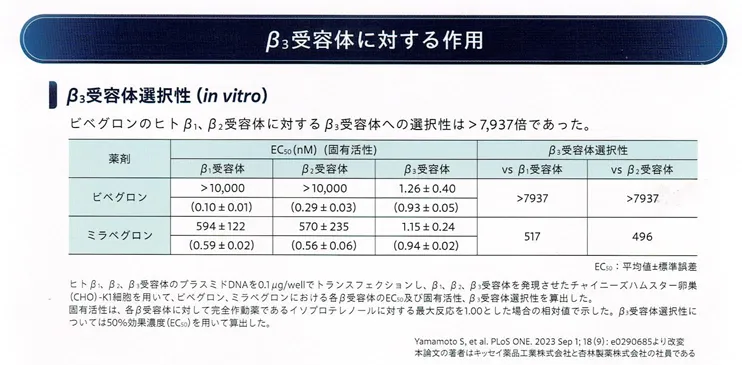
- ベオーバ(ビベグロン)・・・β3刺激薬。β3を刺激して膀胱括約筋を弛緩させる。適応:過活動膀胱における尿意切迫感、頻尿及び切迫性尿失禁。β3選択性がベタニスよりも高い(下図参照)
その他
- エブランチル(ウラピジル)・・・α1遮断薬で唯一神経因性膀胱に伴う排尿困難の適応を持ち、女性でも使える。が、OABの機序的に効果は△。適応:前立腺肥大に伴う排尿障害、神経因性膀胱に伴う排尿困難。
- ブラダロン(フラボキサート)・・・適応:神経性頻尿、慢性前立腺炎、慢性膀胱炎に伴う頻尿、残尿感。膀胱充満時の筋の律動収縮を抑制すると共に、膀胱支配神経(骨盤神経、下腹神経)の興奮による膀胱収縮を緩解する。また、膀胱平滑筋に対しCa2+ 流入抑制、ホスホジエステラーゼ阻害によるcAMP増加などにより弛緩作用を示す。その作用態度は抗コリン薬やパパベリンとは明らかに異なり、平滑筋に対してはその緊張性を保ち、排尿力を低下することなく、正常排尿力を保持する。
- ウブレチド(ジスチグミン)・・・ChE阻害薬。適応:手術後及び神経因性膀胱などの低緊張性膀胱による排尿困難
- ベサコリン(ベタネコール)・・・コリンエステル。適応:手術後及び神経因性膀胱などの低緊張性膀胱による排尿困難
夜尿症・遺尿症
睡眠中は覚醒時に比べて排尿間隔が長くなる。睡眠中は抗利尿ホルモンの分泌が昼間の約2倍に増加し、夜間尿量は昼間の尿量のほぼ半分になる。そして、睡眠中は膀胱を収縮させる副交感神経が抑制されて膀胱容量が1.5~2倍に増加する。
夜尿症は、尿量の多い「多尿型」、膀胱のための悪い「膀胱型」、多尿型と膀胱型の「混合型」、いずれにも該当しない「正常型」に分類でき、簡単な計算式(体重kg×6~9)で算出する。
体重30kgの小児の夜間尿量、膀胱容量は1回あたり180~270mlで、270mlを超えると多尿、180mlに満たない場合は、膀胱容量が不十分と判定する。
生活指導で効果不十分な場合は、抗利尿ホルモン剤による薬物療法又はアラーム療法を第一選択とする。
単独で無効であれば中止し、もう一方を試み、それも無効であれば両者を併用する。
併用が無効の場合は、抗コリン薬を使用する。
アルコールは腎臓で抗利尿ホルモンの分泌を抑制する作用があり、利尿作用が高まるので夜間のアルコール摂取は控える。
生活指導
- 水分摂取の調整・・・AMに多めの水分摂取、PMは少なめに
- 睡眠・食事・・・早寝・早起き、決まった時間の食事。塩分摂取
- 寒さ・冷え対策・・・体を冷やさない
- 排尿抑制訓練・・・がまんの訓練
- 宿泊行事への対応
- 保護者への指導・・・無理に夜中に起こすと抗利尿ホルモンの分泌量が減り、夜尿が悪化することがあるので無理やり夜中に起こさない。心理的なプレッシャーをかけない等
薬物治療
バソプレシン作用薬
- デスモプレシン、ミニリンメルト(デスモプレシン)・・・抗利尿ホルモン(バソプレシン選択的刺激薬)。腎臓で水分の再吸収を調整。水中毒(低ナトリウム血症)のSE予防として就寝2~3時間前から翌朝までの水分摂取を極力避ける。
抗コリン作用
- プロバンサイン(プロパンテリン)・・・抗コリン薬。適応:夜尿症または遺尿症。抗コリン薬は膀胱機能を安定させ、がまん尿量を増加させますが、夜尿症に対して有効率は高くありません。多汗症のほうが使われる。
- トリプタノール(アミトリブチリン)・・・三環系抗うつ薬。適応:夜尿症。三環系抗うつ薬は、抗利尿ホルモン分泌促進作用と抗コリン作用があり、抗コリン薬を使用しても効果が不十分な場合の選択肢とされている。
- トフラニール(イミプラミン)・・・三環系抗うつ薬。適応:遺尿症(昼・夜)
- アナフラニール(クロミプラミン)・・・三環系抗うつ薬。適応:遺尿症
漢方薬
| 分類 | 商品名(一般名) | 作用 |
|---|---|---|
| 漢方薬 | 桂枝加竜骨牡蛎湯 | 体質:心身症タイプ。症状:体質虚弱、精神不安。 |
| 柴胡桂枝湯 | 体質:心身症タイプ。症状:精神不安、胸脇苦満。 | |
| 小建中湯 | 体質:虚弱・虚労タイプ。症状:体質虚弱で疲れやすい小児 | |
| 苓姜朮甘湯 | 体質:冷え性タイプ。症状:比較的体力が低下、冷え | |
| 白虎加人参湯 | 体質:熱証タイプ。症状:暑がり、多汗、口渇 | |
| 葛根湯 | 体質:中途覚醒機能未熟タイプ。症状:比較的体力がある、胃腸上部。 | |
| 麻杏甘石湯 | 体質:中途覚醒機能未熟タイプ。症状:比較的体力がある。口渇 | |
| 八味地黄丸 | 体質:腎虚タイプ。症状:夜間頻尿 | |
| 六味丸 | 体質:腎虚タイプ。症状:頻尿、膀胱機能が十分に発達していない。 |
アラーム療法
アラーム療法は、パンツに夜尿(水分)を感知するセンサーを取り付け、夜尿時にアラームがなったり、バイブレーションが作動したりする機器を活用するものであり、続けると条件反射で膀胱容量が大きくなると考えられている。
保護者の協力が必要であり、保険適用外のため、アラーム療法の治療意欲の低い場合は薬物療法を選択する。
以上、参考:クレデンシャル(2012/No.40)、ENIFニュースNo17 Vol.23、クレデンシャル(2016.3)
コメントor補足情報orご指摘あればをお願いします。
- << 前のページ
- 次のページ >>


