薬学管理料(在宅患者訪問薬剤管理指導料)
概要(調剤報酬点数表)
- 1、単一建物診療患者が1人の場合・・・650点
- 2、単一建物診療患者が2~9人の場合・・・320点
- 3、1及び2以外の場合・・・290点
(4、情報通信機器を用いた服薬指導・・・59点)
在宅患者訪問薬剤管理指導等の麻薬管理指導加算は、所定点数に100点を加算する。
注1 あらかじめ在宅患者訪問薬剤管理指導を行う旨を地方厚生局長等に届け出た保険薬局において、在宅で療養を行っている患者であって通院が困難なものに対して、医師の指示に基づき、保険薬剤師が薬学的管理指導計画を策定し、患家を訪問して、薬学的管理及び指導患者又はその家族等に対して必要な指導等を行った場合に、単一建物診療患者(当該患者が居住する建物に居住する者のうち、当該保険薬局が訪問薬剤管理指導を実施しているものをいう。以下この表において同じ。)の人数に従い、患者1人につき区分番号10の3に掲げる服薬管理指導料の4のロと合わせて月4回(末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び中心静脈栄養法の対象患者にあっては、週2回かつ月8回)に限り算定する。この場合において、1から3まで及び区分番号10の3に掲げる服薬管理指導料の4のロを合わせて保険薬剤師1人につき週40回に限り算定できる。ただし、区分番号00に掲げる調剤基本料の注2に規定する別に厚生労働大臣が定める保険薬局(特別調剤基本料Bを算定する保険薬局)においては、算定できない。
注2 在宅で療養を行っている患者であって通院が困難なものに対して、情報通信機器を用いた薬学的管理及び指導(訪問薬剤管理指導と同日に行う場合を除く。)を行った場合に、注1の規定にかかわらず、在宅患者オンライン薬剤管理指導料として、患者1人につき、1から3までと合わせて月4回(末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び中心静脈栄養法の対象患者にあっては、週2回かつ月8回)に限り59点を算定する。また、保険薬剤師1人につき、1から3までと合わせて週40回に限り算定できる。ただし、区分番号00に掲げる調剤基本料の注2に規定する別に厚生労働大臣が定める保険薬局においては、算定できない。
注2 麻薬の投薬が行われている患者に対して、麻薬の使用に関し、その服用及び保管の状況、副作用の有無等について患者又はその家族等に確認し、必要な薬学的管理及び指導指導等を行った場合は、麻薬管理指導加算として、1回につき100点(注2本文に規定する在宅患者オンライン薬剤管理指導料を算定する場合は、処方箋受付1回につき22点)を所定点数に加算する。
注3 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険薬局において、在宅で医療用麻薬持続注射療法を行っている患者に対して、その投与及び保管の状況、副作用の有無等について患者又はその家族等に確認し、必要な薬学的管理及び指導指導等を行った場合(注2に規定する場合を除く。)は、在宅患者医療用麻薬持続注射療法加算として、1回につき250点を所定点数に加算する。この場合において、注2に規定する加算は算定できない。
注4 在宅で療養を行っている6歳未満の乳幼児であって、通院が困難なものに対して、患家を訪問して、直接患者又はその家族等に対して薬学的管理及び指導指導等を行った場合は、乳幼児加算として、1回につき100点(注2本文に規定する在宅患者オンライン薬剤管理指導料を算定する場合は、処方箋受付1回につき12点)を所定点数に加算する。
注5 児童福祉法第56条の6第2項に規定する障害児である患者又はその家族等に対して、必要な薬学的管理及び指導指導等を行った場合は、小児特定加算として、1回につき450点(注2本文に規定する在宅患者オンライン薬剤管理指導料を算定する場合は、処方箋受付1回につき350点)を所定点数に加算する。この場合において、注4に規定する加算は算定できない。
注6 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険薬局において、在宅中心静脈栄養法を行っている患者又はその家族等に対して、その投与及び保管の状況、配合変化の有無について確認し、必要な薬学的管理及び指導指導等を行った場合(注2に規定する場合を除く。)は、在宅中心静脈栄養法加算として、1回につき150点を所定点数に加算する。
注7 保険薬局の所在地と患家の所在地との距離が16キロメートルを超えた場合にあっては、特殊の事情があった場合を除き算定できない。
注8 在宅患者訪問薬剤管理指導に要した交通費は、患家の負担とする。

補足(調剤報酬点数表に関する事項)
1 在宅患者訪問薬剤管理指導料
(1) 在宅患者訪問薬剤管理指導料は、在宅での療養を行っている患者であって通院が困難なものに対して、あらかじめ名称、所在地、開設者の氏名及び在宅患者訪問薬剤管理指導(以下「訪問薬剤管理指導」という。)を行う旨を地方厚生(支)局長に届け出た保険薬局の保険薬剤師が、医師の指示に基づき、薬学的管理指導計画を策定し、患家を訪問して、薬歴管理、服薬指導、服薬支援、薬剤服用状況及び薬剤保管状況の確認等の薬学的管理指導を行い、当該指示を行った医師に対して訪問結果について必要な情報提供を文書で行った場合に、在宅患者訪問薬剤管理指導料1から3まで及び在宅患者オンライン薬剤管理指導料服薬管理指導料「4のロ」を合わせて月4回(末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び中心静脈栄養法の対象患者にあっては、週2回かつ月8回)に限り算定する。
在宅患者訪問薬剤管理指導料は、定期的に訪問して訪問薬剤管理指導を行った場合の評価であり、継続的な訪問薬剤管理指導の必要のない者や通院が可能な者に対して安易に算定してはならない。例えば、少なくとも独歩で家族又は介助者等の助けを借りずに来局ができる者等は、来局が容易であると考えられるため、在宅患者訪問薬剤管理指導料は算定できない。
なお、在宅療養を担う保険医療機関の保険医と連携する他の保険医の求めにより、患家を訪問して必要な薬学的管理指導を行った場合は、当該保険医に加え、当該患者の在宅療養を担う保険医療機関の保険医にも必要な情報提供を文書で行うこと。また、在宅療養を担う保険医療機関の保険医と連携する他の保険医については、担当医に確認し、薬学的管理指導計画書等に当該医師の氏名と医療機関名を記載すること。
(2) 在宅患者訪問薬剤管理指導料は、単一建物診療患者の人数に従い算定する。ここでいう「単一建物診療患者の人数」とは、当該患者が居住する建築物に居住する者のうち、当該保険薬局が訪問薬剤管理指導料を算定する者の人数をいう。なお、ユニット数が3以下の認知症対応型共同生活介護事業所については、それぞれのユニットにおいて、在宅患者訪問薬剤管理指導料を算定する人数を、単一建物診療患者の人数とみなすことができる。
(3) 「在宅での療養を行っている患者」とは、保険医療機関又は介護老人保健施設で療養を行っている患者以外の患者をいう。ただし、「要介護被保険者等である患者について療養に要する費用の額を算定できる場合」(平成20年厚生労働省告示第128号)、「特別養護老人ホーム等における療養の給付の取扱いについて」(平成18年3月31日保医発第0331002号)等に規定する場合を除き、患者が医師若しくは薬剤師の配置が義務付けられている病院、診療所、施設等に入院若しくは入所している場合又は現に他の保険医療機関若しくは保険薬局の保険薬剤師が訪問薬剤管理指導を行っている場合には、在宅患者訪問薬剤管理指導料は算定できない。
(4) 在宅協力薬局
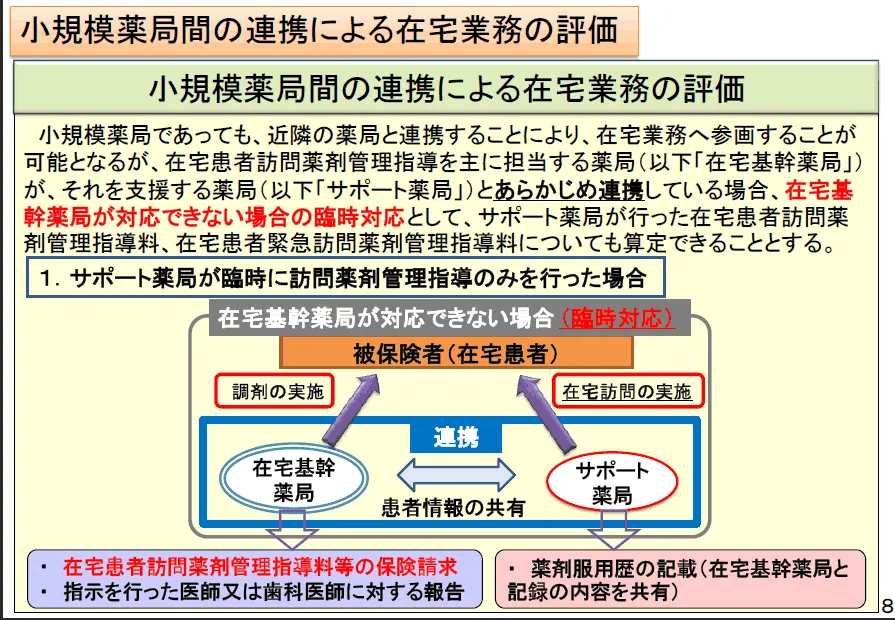
- ア (3)にかかわらず、訪問薬剤管理指導を主に行っている保険薬局(以下「在宅基幹薬局」という。)が、連携する他の保険薬局(以下「在宅協力薬局」という。)と薬学的管理指導計画の内容を共有していること及び緊急その他やむを得ない事由がある場合には、在宅基幹薬局の保険薬剤師に代わって当該患者又はその家族等に訪問薬剤管理指導を行うことについて、あらかじめ当該患者又はその家族等の同意を得ている場合であって、在宅基幹薬局に代わって在宅協力薬局が訪問薬剤管理指導を行ったときには、在宅患者訪問薬剤管理指導料を算定できる。ただし、訪問薬剤管理指導料に係る費用については、在宅基幹薬局と在宅協力薬局の合議とする。
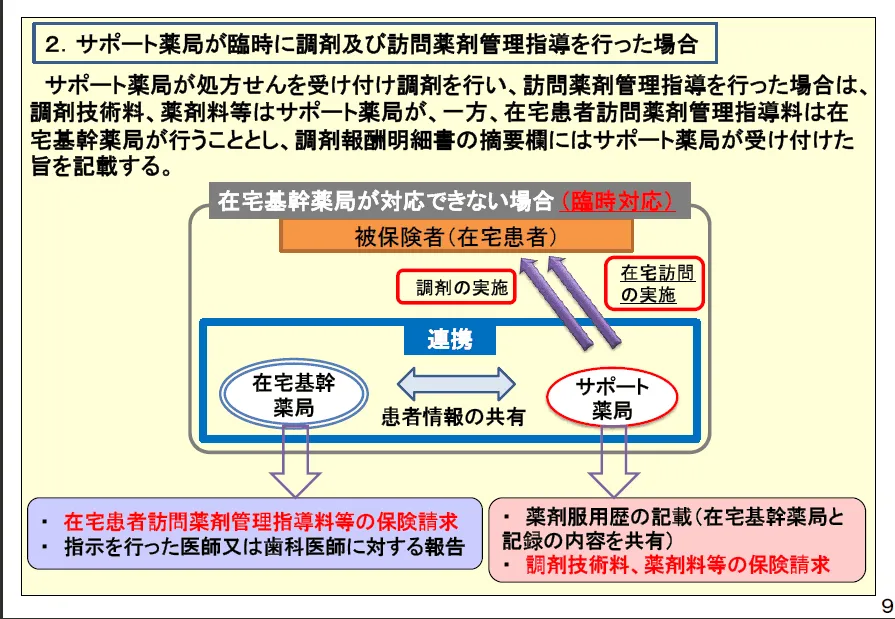
- イ 在宅協力薬局の保険薬剤師が在宅基幹薬局の保険薬剤師に代わって訪問薬剤管理指導を行った場合には、薬剤服用歴等を記載し、在宅基幹薬局と当該記録の内容を共有することとするが、訪問薬剤管理指導の指示を行った医師又は歯科医師に対する訪問結果についての報告等は在宅基幹薬局が行う。なお、調剤報酬明細書に当該訪問薬剤管理指導を行った在宅協力薬局名及び当該訪問薬剤管理指導を行った日付を記載する。また、在宅協力薬局が処方箋を受け付け、調剤を行った在宅協力薬局が訪問薬剤管理指導を行った場合には、算定については、調剤技術料及び薬剤料等は在宅協力薬局、また、在宅患者訪問薬剤管理指導料の算定は在宅基幹薬局が行うこととし、調剤報酬明細書の摘要欄には在宅協力薬局が処方箋を受け付けた旨を記載する。
(5) 薬学的管理指導計画
- ア 「薬学的管理指導計画」は、処方医から提供された診療状況を示す文書等に基づき、又は必要に応じ、処方医と相談するとともに、他の医療関係職種(歯科訪問診療を実施している保険医療機関の保険医である歯科医師、訪問看護ステーションの看護師等)との間で情報を共有しながら、患者の心身の特性及び処方薬剤を踏まえ策定されるものであり、薬剤の管理方法、薬剤特性(薬物動態、副作用、相互作用等)を確認した上、実施すべき指導の内容、患家への訪問回数、訪問間隔等を記載する。
- イ 策定した薬学的管理指導計画書は、薬剤服用歴等に添付する等の方法により保存する。
- ウ 薬学的管理指導計画は、原則として、患家を訪問する前に策定する。
- エ 訪問後、必要に応じ新たに得られた患者の情報を踏まえ計画の見直しを行う。
- オ 薬学的管理指導計画は少なくとも1月に1回は見直しを行うほか、処方薬剤の変更があった場合及び他職種から情報提供を受けた場合にも適宜見直しを行う。
(6) 必要に応じて、処方医以外の医療関係職種に対しても、訪問薬剤管理指導の結果及び当該医療関係職種による当該患者に対する療養上の指導に関する留意点について情報提供すること。
(7) 訪問薬剤管理指導は、当該保険薬局の調剤した薬剤の服用期間内に、患者の同意を得て実施する。なお、調剤を行っていない月に訪問薬剤管理指導を実施した場合は、当該調剤年月日及び投薬日数を調剤報酬明細書の摘要欄に記入する。
(8) 在宅患者訪問薬剤管理指導料又は在宅患者オンライン薬剤管理指導料及び服薬管理指導料「4のロ」を合わせて月2回以上算定する場合(末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び中心静脈栄養法の対象患者に対するものを除く。)は、算定する日の間隔は6日以上の算定回数は、週1回を限度とする。末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び中心静脈栄養法の対象患者については、在宅患者オンライン薬剤管理指導料服薬管理指導料「4のロ」と合わせて週2回かつ月8回に限り算定できる。
(9) 保険薬剤師1人につき在宅患者訪問薬剤管理指導料1、2及び3並びに在宅患者オンライン薬剤管理指導料服薬管理指導料「4のロ」を合わせて週40回に限り算定できる。
(10) 在宅患者訪問薬剤管理指導料を算定するためには、薬剤服用歴等に「区分10の2 調剤管理料」の1の(6)薬学管理料の通則(4)の記載事項に加えて、少なくとも次の事項について記載されていなければならない。
- ア 訪問の実施日、訪問した保険薬剤師の氏名
- イ 処方医から提供された情報の要点
- ウ 訪問に際して実施した薬学的管理指導の内容(薬剤の保管状況、服薬状況、残薬の状況、投薬後の併用薬剤、投薬後の併診、患者の服薬中の体調の変化(副作用が疑われる症状など)、重複服用、相互作用等に関する確認、実施した服薬支援措置等)
- エ 処方医に対して提供した訪問結果に関する情報の要点
- オ 処方医以外の医療関係職種との間で情報を共有している場合にあっては、当該医療関係職種から提供された情報の要点及び当該医療関係職種に提供した訪問結果に関する情報の要点
- カ 在宅協力薬局の保険薬剤師が訪問薬剤管理指導を行った場合には、(4)のイで規定する事項
(11) 在宅患者訪問薬剤管理指導料を算定した月においては、服薬管理指導料、かかりつけ薬剤師指導料及びかかりつけ薬剤師包括管理料(服薬管理指導料「4のロ」及び「4のハ」は除く。)は、当該患者の薬学的管理指導計画に係る疾病と別の疾病又は負傷に係る臨時の処方箋によって調剤を行った場合を除いて算定できない。
また、在宅患者訪問薬剤管理指導料を算定した月においては、外来服薬支援料1又は服薬情報等提供料は算定できない。
(12) 1つの患家に在宅患者訪問薬剤管理指導料の対象となる同居する同一世帯の患者が2人以上いる場合は、患者ごとに「単一建物診療患者が1人の場合」を算定する。また、当該単一の建築物において、当該保険薬局が在宅患者訪問薬剤管理指導料を算定する者の数が、当該建築物の戸数の 10%以下の場合又は当該建築物の戸数が 20 戸未満であって、当該保険薬局が在宅患者訪問薬剤管理指導料を算定する者の数が2人以下の場合には、それぞれ「単一建物診療患者が1人の場合」を算定する。
(13) 当該保険薬局又は在宅協力薬局との連携により、休日及び夜間を含む開局時間外であっても調剤及び訪問薬剤管理指導に対応できるよう、原則として初回の訪問薬剤管理指導時に(変更があった場合はその都度)、当該保険薬局の保険薬剤師と連絡がとれる連絡先電話番号及び緊急時の注意事項(在宅協力薬局との連携により、休日及び夜間を含む開局時間外に調剤及び訪問薬剤管理指導に対応できる体制を整備している保険薬局においては、在宅協力薬局の所在地、名称及び連絡先電話番号等を含む。)等について、事前に患者又はその家族等に対して説明の上、文書(これらの事項が記載された薬袋を含む。)により交付すること。また、やむを得ない事由により、患者又はその家族等からの電話等による問い合わせに応じることができなかった場合は、速やかに折り返しの連絡を行うこと。
(14) 在宅患者訪問薬剤管理指導料は、特別調剤基本料Bを算定している保険薬局は算定できない。
(15)在宅患者訪問薬剤管理指導料を算定しようとする保険薬局は、別紙様式3を用いて、あらかじめ在宅患者訪問薬剤管理指導を行う旨を地方厚生局長等に届け出なければならない。
2 在宅患者オンライン薬剤管理指導料
(1) 在宅患者オンライン薬剤管理指導料は、訪問薬剤管理指導を行っている保険薬局において、在宅での療養を行っている患者であって通院が困難なものに対して、情報通信機器を用いた薬剤管理指導(訪問薬剤管理指導と同日に行う場合を除く。)を行った場合に、在宅患者訪問薬剤管理指導料1、2及び3並びに在宅患者オンライン薬剤管理指導料を合わせて月4回(末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び 中心静脈栄養法の対象患者にあっては、週2回かつ月8回)に限り算定する。
(2) 当該指導料は、保険薬剤師1人につき、在宅患者訪問薬剤管理指導料1から3までと合わせて週40 回に限り算定できる。
(3) 在宅患者オンライン薬剤管理指導により、服薬管理指導料に係る業務を実施すること。
(4) 医薬品医療機器等法施行規則及び関連通知又は厚生労働省関係国家戦略特別区域法施行規則及び関連通知に沿って実施すること。
(5) 訪問診療を行った医師に対して、在宅患者オンライン薬剤管理指導の結果について必要な情報提供を文書で行うこと。
(6) 患者の薬剤服用歴等を経時的に把握するため、原則として、手帳により薬剤服用歴等及び服用中の医薬品等について確認すること。また、患者が服用中の医薬品等について、患者を含めた関係者が一元的、継続的に確認できるよう必要な情報を手帳に添付又は記載すること。
(7) 薬剤を患家に配送する場合は、その受領の確認を行うこと。
(8) 当該服薬指導を行う際の情報通信機器の運用に要する費用及び医薬品等を患者に配送する際に要する費用は、療養の給付と直接関係ないサービス等の費用として、社会通念上妥当な額の実費を別途徴収できる。
(9) 在宅患者訪問薬剤管理指導料又は在宅患者オンライン薬剤管理指導料を月2回以上算定する場合(末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び中心静脈栄養法の対象患者に対するものを除く。)は、算定する日の間隔は6日以上とする。末期の悪性腫瘍の患者、注射による麻薬の投与が必要な患者及び中心静脈栄養法の対象患者については、在宅患者訪問薬剤管理指導料1から3までと合わせて週2回かつ月8回に限り算定できる。
(10) 在宅患者オンライン薬剤管理指導料は、特別調剤基本料Bを算定している保険薬局は算定できない。
2 麻薬管理指導加算
麻薬管理指導加算参照
3 在宅患者医療用麻薬持続注射療法加算
4 乳幼児加算
乳幼児加算参照
5 小児特定加算
小児特定加算参照
6 在宅中心静脈栄養法加算
7 その他留意点
(1) 保険薬局(在宅協力薬局を含む。)の所在地と患家の所在地との距離が16 キロメートルを超える訪問薬剤管理指導については、患家の所在地から16 キロメートルの圏域の内側に、在宅患者訪問薬剤管理指導を行う旨を届け出ている保険薬局が存在しないなど、当該保険薬局からの訪問薬剤管理指導を必要とする特殊な事情がある場合に認められるものであって、この場合の在宅患者訪問薬剤管理指導料の算定については16 キロメートル以内の場合と同様に算定する。特殊な事情もなく、特に患家の希望により16 キロメートルを超えて訪問薬剤管理指導を行った場合の在宅患者訪問薬剤管理指導料は保険診療としては認められないことから、患者負担とする。この場合において、「保険薬局の所在地と患家の所在地との距離が16 キロメートルを超えた場合」とは、患家を中心とする半径16 キロメートルの圏域の外側に当該保険薬局が所在する場合をいう。
ただし、平成24 年3月31 日以前に「注1」に規定する医師の指示があった患者については、当該規定は適用しないものであること。
(2) 「注8」に規定する交通費は実費とする。
特掲診療料の施設基準等の一部を改正する件
届出の通則
一 保険医療機関(健康保険法(大正十一年法律第七十号)第六十三条第三項第一号に規定する保険医療機関をいう。以下同じ。)及び保険薬局(同号に規定する保険薬局をいう。以下同じ。)(以下「保険医療機関等」という。)は、第二から第十五までに規定する施設基準に従い、適正に届出を行わなければならないこと。
二 保険医療機関等は、届出を行った後に、当該届出に係る内容と異なる事情が生じた場合には、速やかに届出の内容の変更を行わなければならないこと。
三 届出の内容又は届出の変更の内容が第二から第十五までに規定する施設基準に適合しない場合は、当該届出又は届出の変更は無効であること。
四 届出については、届出を行う保険医療機関等の所在地を管轄する地方厚生局長又は地方厚生支局長(以下「地方厚生局長等」という。)に対して行うこと。ただし、当該所在地を管轄する地方厚生局又は地方厚生支局の分室がある場合には、当該分室を経由して行うこと。
施設基準の通則
一 地方厚生局長等に対して当該届出を行う前六月間において当該届出に係る事項に関し、不正又は不当な届出(法令の規定に基づくものに限る。)を行ったことがないこと。
二 地方厚生局長等に対して当該届出を行う前六月間において療担規則及び薬担規則並びに療担基準に基づき厚生労働大臣が定める掲示事項等(平成十八年厚生労働省告示第百七号)第三に規定する基準に違反したことがなく、かつ現に違反していないこと。
三 地方厚生局長等に対して当該届出を行う前六月間において、健康保険法第七十八条第一項及び高齢者の医療の確保に関する法律(昭和五十七年法律第八十号。以下「高齢者医療確保法」という。)第七十二条第一項の規定に基づく検査等の結果、診療内容又は診療報酬の請求に関し、不正又は不当な行為が認められないこと。
四 地方厚生局長等に対して当該届出を行う時点において、厚生労働大臣の定める入院患者数の基準及び医師等の員数の基準並びに入院基本料の算定方法(平成十八年厚生労働省告示第百四号)に規定する入院患者数の基準に該当する保険医療機関又は医師等の員数の基準に該当する保険医療機関でないこと。
第十五 十一の四 在宅患者訪問薬剤管理指導料の注4、在宅患者緊急訪問薬剤管理指導料の注3及び在宅患者緊急時等共同指導料の注3に規定する在宅患者医療用麻薬持続注射療法加算の施設基準
- (1) 麻薬及び向精神薬取締法(昭和二十八年法律第十四号)第三条の規定による麻薬小売業者の免許を受けていること。
- (2) 医薬品、医療機器等の品質、有効性及び安全性の確保等に関する法律(昭和三十五年法律第百四十五号。以下「医薬品医療機器等法」という。)第三十九条第一項の規定による高度管理医療機器の販売業の許可を受けていること。
第十五 十一の五 在宅患者訪問薬剤管理指導料の注6、在宅患者緊急訪問薬剤管理指導料の注6及び在宅患者緊急時等共同指導料の注6に規定する在宅中心静脈栄養法加算の施設基準
医薬品医療機器等法第三十九条第一項の規定による高度管理医療機器の販売業の許可を受けている又は医薬品医療機器等法第三十九条の三第一項の規定による管理医療機器の販売業の届出を行っていること。
特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(本文)
第1 略
第2 届出に関する手続き
1 特掲診療料の施設基準等に係る届出に際しては、特に規定のある場合を除き、当該保険医療機関単位又は当該保険薬局単位で行うものであること。
2 「特掲診療料の施設基準等」の各号に掲げる施設基準に係る届出を行おうとする保険医療機関又は保険薬局の開設者は、当該保険医療機関又は保険薬局の所在地の地方厚生(支)局長に対して、別添2の当該施設基準に係る届出書(届出書添付書類を含む。以下同じ。)を1通提出するものであること。なお、国立高度専門医療研究センター等で内部で権限の委任が行われているときは、病院の管理者が届出書を提出しても差し支えない。また、当該保険医療機関は、提出した届出書の写しを適切に保管するものであること。
3 届出書の提出があった場合は、届出書を基に、「特掲診療料の施設基準等」及び本通知に規定する基準に適合するか否かについて要件の審査を行い、記載事項等を確認した上で受理又は不受理を決定するものであること。また、補正が必要な場合は適宜補正を求めるものとする。なお、この要件審査に要する期間は原則として2週間以内を標準とし、遅くとも概ね1か月以内(提出者の補正に要する期間は除く。)とするものであること。
4 届出に当たっては、当該届出に係る基準について、特に定めがある場合を除き、実績期間を要しない。
ただし、以下に定める施設基準については、それぞれ以下に定めるところによる。
--(1)~(14)略--
5 特掲診療料の施設基準等に係る届出を行う保険医療機関又は保険薬局が、次のいずれかに該当する場合にあっては当該届出の受理は行わないものであること。
- (1) 当該届出を行う前6か月間において当該届出に係る事項に関し、不正又は不当な届出(法令の規定に基づくものに限る。)を行ったことがある保険医療機関又は保険薬局である場合。
- (2) 当該届出を行う前6か月間において療担規則及び薬担規則並びに療担基準に基づき厚生労働大臣が定める掲示事項等(平成18年厚生労働省告示第107号)に違反したことがある保険医療機関又は保険薬局である場合。
- (3) 地方厚生(支)局長に対して当該届出を行う時点において、厚生労働大臣の定める入院患者数の基準及び医師等の員数の基準並びに入院基本料の算定方法(平成18年厚生労働省告示第104号)に規定する基準のいずれかに該当している保険医療機関である場合。
- (4) 当該届出を行う前6か月間において、健康保険法(大正11年法律第70号)第78条第1項(同項を準用する場合を含む。)及び高齢者の医療の確保に関する法律(昭和57年法律第80号)(以下「高齢者医療確保法」という。)第72条第1項の規定に基づく検査等の結果、診療内容若しくは調剤内容又は診療報酬若しくは調剤報酬の請求に関し、不正又は不当な行為が認められた保険医療機関又は保険薬局である場合。なお、「診療内容又は診療報酬の請求に関し、不正又は不当な行為が認められた場合」とは、「保険医療機関及び保険医等の指導及び監査について」(平成12年5月31日保発第105号厚生省保険局長通知)に規定する監査要綱に基づき、戒告若しくは注意又はその他の処分を受けた場合をいうものとする。
6 届出の要件を満たしている場合は届出を受理し、次の受理番号を決定し、提出者に対して副本に受理番号を付して通知するとともに、審査支払機関に対して受理番号を付して通知するものであること。
- --複数行略---
- 調剤基本料1 (調基1)第○号
- 調剤基本料2 (調基2)第○号
- 調剤基本料3イ (調基3イ)第○号
- 調剤基本料3ロ (調基3ロ)第○号
- 調剤基本料1(注1のただし書に該当する場合) (調基特1)第○号
- 地域支援体制加算 (地支体)第○号
- 後発医薬品調剤体制加算1 (後発調1)第○号
- 後発医薬品調剤体制加算2 (後発調2)第○号
- 後発医薬品調剤体制加算3 (後発調3)第○号
保険薬局の無菌製剤処理加算 (薬菌)第○号- 在宅患者調剤加算 (在調)第○号
- 薬剤服用歴管理指導料の4に掲げる情報通信機器を用いた服薬指導 (オン外薬)第○号
- 薬剤服用歴管理指導料の注7に掲げる特定薬剤管理指導加算2 (特薬管2)第○号
- かかりつけ薬剤師指導料及びかかりつけ薬剤師包括管理料 (か薬)第○号
7 略
8 4に定めるもののほか、各月の末日までに要件審査を終え、届出を受理した場合は、翌月の1日から当該届出に係る診療報酬を算定する。また、月の最初の開庁日に要件審査を終え、届出を受理した場合には当該月の1日から算定する。なお、平成30年令和2年4月20日までに届出書の提出があり、同月末日までに要件審査を終え届出の受理が行われたものについては、同月1日に遡って算定することができるものとする。
9 届出の不受理の決定を行った場合は、速やかにその旨を提出者にして通知するものであること。
第3 届出受理後の措置等
1 届出を受理した後において、届出の内容と異なった事情が生じ、当該施設基準を満たさなくなった場合又は当該施設基準の届出区分が変更となった場合には、保険医療機関又は保険薬局の開設者は届出の内容と異なった事情が生じた日の属する月の翌月に変更の届出を行うものであること。
ただし、神経学的検査、画像診断管理加算1及び2、麻酔管理料(Ⅰ)、歯科矯正診断料並びに顎口腔機能診断料について届け出ている医師に変更があった場合にはその都度届出を行い、届出にあたり使用する機器を届け出ている施設基準については、当該機器に変更があった場合には、その都度届出を行うこと。また、CT撮影及びMRI撮影について届け出ている撮影に使用する機器に変更があった場合にはその都度届出を行うこと。その場合においては変更の届出を行った日の属する月の翌月(変更の届出について、月の最初の開庁日に要件審査を終え、届出を受理された場合には当該月の1日)から変更後の特掲診療料を算定すること。
ただし、面積要件や常勤職員の配置要件のみの変更の場合など月単位で算出する数値を用いた要件を含まない施設基準の場合には、当該施設基準を満たさなくなった日の属する月に速やかに変更の届出を行い、当該変更の届出を行った日の属する月の翌月から変更後の特掲診療料を算定すること。
2 届出を受理した保険医療機関又は保険薬局については、適時調査を行い(原則として年1回、受理後6か月以内を目途)、届出の内容と異なる事情等がある場合には、届出の受理の変更を行うなど運用の適正を期するものであること。
3 特掲診療料の施設基準等に適合しないことが判明した場合は、所要の指導の上、変更の届出を行わせるものであること。その上で、なお改善がみられない場合は、当該届出は無効となるものであるが、その際には当該保険医療機関又は当該保険薬局の開設者に弁明を行う機会を与えるものとすること。
4 届出を行った保険医療機関又は保険薬局は、毎年7月1日現在で届出の基準の適合性を確認し、その結果について報告を行うものであること。
5 地方厚生(支)局においては、届出を受理した後、当該届出事項に関する情報を都道府県に提供し、相互に協力するよう努めるものとすること。
6 届出事項については、被保険者等の便宜に供するため、地方厚生(支)局において閲覧(ホームページへの掲載等を含む。)に供するとともに、当該届出事項を適宜とりまとめて、保険者等に提供するよう努めるものとする。また、保険医療機関及び保険薬局においても、保険医療機関及び保険医療養担当規則(昭和32年厚生省令第15号)、高齢者の医療の確保に関する法律の規定による療養の給付等の取扱い及び担当に関する基準(昭和58年厚生省告示第14号)及び保険薬局及び保険薬剤師療養担当規則(昭和32年厚生省令第16号)の規定に基づき、院内の見やすい場所に届出内容の掲示を行うよう指導をするものであること。
※生じた日(1月)→翌月(2月)に変更届提出→受理→翌月(3月)から算定ということ。ただし、月の1日に受理されればその月から算定可能。
第4 経過措置等
第2及び第3の規定にかかわらず、平成30年令和2年3月31日現在において特掲診療料の届出が受理されている保険医療機関及び保険薬局については、次の取扱いとする。
平成30年令和2年3月31日において現に表1及び表2に掲げる特掲診療料以外の特掲診療料を算定している保険医療機関又は保険薬局であって、引き続き当該特掲診療料を算定する場合には、新たな届出を要しないが、平成30年令和2年4月以降の実績をもって、該当する特掲診療料の施設基準等の内容と異なる事情等が生じた場合は、変更の届出を行うこと。
表1 新たに施設基準が創設されたことにより、平成30年令和2年4月以降において当該点数を算定するに当たり届出の必要なもの
- 薬剤服用歴管理指導料の4に掲げる情報通信機器を用いた服薬指導
- 薬剤服用歴管理指導料の注7に掲げる特定薬剤管理指導加算2
※ 在宅患者訪問薬剤管理指導料の注2に掲げる情報通信機器を用いた服薬指導の届け出は必要ない(薬剤服用歴管理指導料の4に掲げる情報通信機器を用いた服薬指導の届け出が必要)。
表2 施設基準の改正により、平成30年令和2年3月31日において現に当該点数を算定していた保険医療機関及び保険薬局であっても、平成30年令和2年4月以降において当該点数を算定するに当たり届出の必要なもの
- 調剤基本料の注5に掲げる地域支援体制加算(調剤基本料1を算定している保険薬局で、令和3年4月1日以降に引き続き算定する場合に限る。)
表3 施設基準等の名称が変更されたが、平成30年令和2年3月31日において現に当該点数を算定していた保険医療機関であれば新たに届出が必要でないもの
- 略
特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(別添)
1 在宅患者オンライン服薬指導料に関する施設基準
薬剤服用歴管理指導料の4に規定するオンライン服薬指導に係る届出を行っていること。
2 届出に関する事項
在宅患者オンライン服薬指導料として届出を行う必要はない。
保険医療機関及び保険医療養担当規則等の一部改正に伴う実施上の留意事項について
保険医療機関が患者を特定の保険薬局へ誘導することについては、療担規則第2条の5第1項及び療担基準第2条の5第1項において禁止されているところである。
また、「保険医療機関及び保険医療養担当規則の一部改正等に伴う実施上の留意事項について」(平成6年3月 16 日保険発 26 号及び平成8年3月8日保険発 22 号)において、保険医療機関内に掲示した特定の保険薬局への案内図や、保険医療機関の受付において配布した特定の保険薬局への地図等を用いることにより、患者を特定の保険薬局へ誘導すること等が禁止されているところであるが、以下の場合には、これに該当しない。
- 3.在宅での療養を行っている患者に院外処方を行う場合
当該患者に対して、地方厚生(支)局長に対して在宅患者訪問薬剤管理指導を行う旨の届出を行った薬局のリストを文書により提供すること。
保険薬局及び保険薬剤師療養担当規則:2条の4
これらの内容を薬局内の見やすい場所に掲示する。
レセプト摘要欄(調剤報酬請求書及び調剤報酬明細書に関する事項)
1 調剤報酬明細書の記載要領に関する一般的事項
- (7) 在宅患者訪問薬剤管理指導料は、算定の対象となる訪問薬剤管理指導を実施した月の分として請求すること。
- (8) 在宅移行初期管理料は、当該患者について初めて在宅患者訪問薬剤管理指導料、居宅療養管理指導費及び介護予防居宅療養管理指導費を算定する月の分として請求すること。
(紙レセのみ)(調剤を行っていない月に服薬管理指導料4のロ及びハ、在宅患者訪問薬剤管理指導料(在宅患者オンライン薬剤管理指導料を含む)、在宅患者緊急訪問薬剤管理指導料又は在宅患者緊急時等共同指導料又は服薬情報等提供料(服薬情報等提供料3を除く)を算定した場合)
情報提供又は訪問の対象となる調剤の年月日及び投薬日数を記載すること。
- 基本料・薬学管理料レコード「前回調剤年月日」(元号)yy“年”mm“月”dd“日調剤” ○ 基本料・薬学管理料レコード
- 「前回調剤数量」ddd”日分投薬”
(単一建物診療患者が2人以上の場合)
その人数を記載すること。
- 842100071 単一建物診療患者人数(在宅患者訪問薬剤管理指導料);******
(1つの患家に当該指導料の対象となる同居する同一世帯の患者が2人以上いる場合、保険薬局が在宅患者訪問薬剤管理指導料を算定する患者数が当該建築物の戸数の10%以下の場合、当該建築物の戸数が20戸未満で保険薬局が在宅患者訪問薬剤管理指導料を算定する患者が2人以下の場合又はユニット数が3以下の認知症対応型共同生活介護事業所のそれぞれのユニットにおいて在宅患者訪問薬剤管理指導料を算定する人数を単一建物診療患者の人数とみなす場合)
「同居する同一世帯の患者が2人以上」、「訪問薬剤管理指導を行う患者数が当該建築物の戸数の10%以下」、「当該建築物の戸数が20戸未満で訪問薬剤管理指導を行う患者が2人以下」又は「ユニット数が3以下の認知症対応型共同生活介護事業所」の中から、該当するものを選択して記載すること。
- 820100103 同居する同一世帯の患者が2人以上
- 820100371 訪問薬剤管理指導を行う患者数が当該建築物の戸数の10%以下
- 820100372 当該建築物戸数が20戸未満で訪問薬剤管理指導を行う患者が2人以下
- 820100094 ユニット数が3以下の認知症対応型共同生活介護事業所
(訪問薬剤管理指導を主に実施している保険薬局(以下「在宅基幹薬局」という。)に代わって連携する他の薬局(以下「在宅協力薬局」という。)が訪問薬剤管理指導を実施し、在宅患者訪問薬剤管理指導料又は在宅患者緊急訪問薬剤管理指導料を算定した場合)
在宅基幹薬局は当該訪問薬剤管理指導を実施した日付及び在宅協力薬局名を記載すること。
- 850100379 (在宅基幹薬局)実施年月日(在宅患者訪問薬剤管理指導料);(元号)yy“年”mm“月”dd“日”
- 830100448 (在宅基幹薬局)在宅協力薬局名(在宅患者訪問薬剤管理指導料);******
(在宅基幹薬局に代わって在宅協力薬局が訪問薬剤管理指導(この場合においては、介護保険における居宅療養管理指導及び介護予防居宅療養管理指導費を含む。)を実施した場合であって、処方箋が交付されていた場合)
在宅協力薬局は当該訪問薬剤管理指導を実施した日付を記載すること。
- 850100381 (在宅協力薬局)実施年月日(在宅患者訪問薬剤管理指導料);(元号)yy“年”mm“月”dd“日”
(介護老人福祉施設(特別養護老人ホーム)の入所者であって末期の悪性腫瘍の患者に対して実施した場合)
訪問薬剤管理指導等(在宅患者オンライン薬剤管理指導料を含む)を実施した日付を記載すること。
- 850190257 (特養のがん末期の患者)訪問指導年月日(在宅患者訪問薬剤管理指導料);(元号)yy“年”mm“月”dd“日”
850190258 (特養のがん末期の患者)訪問指導年月日(在宅患者オンライン薬剤管理指導料);(元号)yy“年”mm“月”dd“日”
『要支援・要介護被保険者』に対する療養の給付

入所中の患者(特養/短期入所生活介護)には、末期の悪性腫瘍の患者に限り算定可能。
在宅患者訪問薬剤管理指導について(関東信越厚生局集団指導資料より)
「在宅患者訪問薬剤管理指導料」の確認事項
- 要介護認定患者では算定不可。(居宅療養管理指導等の対象)
- 薬剤師1人につき
1日5回→1週40回に限り算定すること。(居宅療養管理指導等は含まない) - 同一建物に居住する複数の患者化かそれ以外の患者かの確認。
- 訪問したところが医師または薬剤師が配置されている施設では算定不可。
- 交通費はどのようにするかの確認
- 次の文書の確認
- 医師からの「診療情報提供書」(医師は診療情報提供料を算定できる)
別に口頭でもよいが薬歴簿に医師より提供された情報の要点が薬歴簿に記載してあるか(傷病名、症状、治療の状況、実施すべき指導内容。) - 「薬学的管理指導計画書」別に規定するものはないが、患者訪問する前に策定されているか(処方医の連携の上の訪問日、訪問回数の確認)
- 「処方医への訪問後の提供文書」別に規定するものはないが、患者訪問後は、その結果を文書で提供して残しているか
- 薬歴簿の記載(通常の記載のほか、訪問実施日、訪問薬剤師名)
- 1ヶ月に少なくとも1回の「薬学的管理指導計画書」の見直しが、処方医と連携の上行われているか(各月の計画書の提示)
- 医師からの「診療情報提供書」(医師は診療情報提供料を算定できる)
(1)先に実施した薬局の優先権について
A診療所の処方箋を受け付け、B薬局が在宅患者訪問薬剤管理指導を開始した場合は、C薬局が、同じ患者に在宅患者訪問薬剤管理指導を行うことはできない。
(2)医療保険と介護保険の区別について
- 対象患者が介護保険の認定を受けているか否かの確認をし、介護保険の認定を受けている場合は、介護保険が優先し在宅患者訪問薬剤管理指導は算定できない。栃木県でも、居宅療養管理指導費で算定すべき事例で在宅患者訪問薬剤管理指導料の返還を求められた事例がある。
- 薬学管理料のうち、介護保険の適用患者(居宅療養管理指導費または介護予防居宅療養管理指導費を算定)であっても下記の場合は医療保険の算定は可
- 在宅患者緊急訪問薬剤管理指導料
- 在宅患者緊急時共同指導料(居宅療養指導の実施日は算定不可)
- 退院時共同指導料
- 薬歴管理指導料(当該患者の薬学的管理指導計画に関わる疾病とは別の疾病又は負傷に係る臨時の処方箋によって調剤を行った場合)
- 居宅療養管理指導費を算定している月に原則、薬歴管理指導料は算定できない。
(3)薬学的管理指導計画の策定と主治医への報告について
- 訪問指導前に「薬学的管理指導計画」の策定が義務付けられている。
- 薬学的管理指導計画は主治医や他の医療関係職種と共有しながら、患者の心身の特性や処方薬を踏まえ、薬剤の管理方法、処方薬の副作用、相互作用などを確認した上で、指導内容、訪問回数、訪問計画などを盛り込んで作成し、「この計画に従い実施します」と指示を出した主治医に報告し了解を得ておく必要がある。また、訪問した結果については指示をした主治医に文書で提供しなければならない。
(4)訪問回数について
- 1枚の処方箋で在宅訪問が1回しか認めないということではない。「訪問が必要」という薬剤師の判断がある場合は処方医が必要性を了解した上で訪問すること。
- 通常は月4回(中6日以上の間隔)まで。がん末期患者と中心静脈栄養法の対象患者については週2回まで、月8回まで(この場合については算定日の間隔の規定なし)の算定。
補足(その他)
- 在宅患者訪問薬剤管理指導料を算定するためには、在宅患者訪問薬剤管理指導に係わる届出書を厚生局に提出しておく必要があります。また、在宅患者訪問薬剤管理指導料に関する事項の掲示(日薬)(内と外)をしなければなりません。
- 在宅訪問薬剤管理指導料や居宅療養管理指導費の算定は、保険薬局で調剤した薬剤を服用している患者について、その服薬期間中を対象として算定するものです。したがって、処方箋の交付と関係なく算定できるものではない。(平成24年保険調剤Q&A Q123)
- 薬学的管理指導計画は患家を訪問する前に策定することになっているが、初めて実施する場合や急を要する場合などもあることから、算定要件では「原則として」とされている。(同Q&A Q126)
- 在宅患者訪問薬剤管理指導の結果報告について、算定要件においては必ずしも訪問の都度実施しなければならないとは明記されていないが、医師への治療に支障をきたさないため、「その都度」又は「遅滞なく」実施することが望ましい。(同Q&A Q127)
- 在宅患者訪問薬剤管理指導料は、医師の往診を受けている患者のみが算定条件ではない。「通院が困難なもの」であれば、必ずしも往診を受けている患者でなくても算定は可能。(同Q&A Q130)
- 居宅療養管理指導を含め、QA(在宅はR4年、居宅はR3年)により、その都度処方箋に医師の指示がない場合、指示を行った旨がわかる内容に加えて、指示期間(6月以内に限る)を記載することになった。すなわち、その指示期間内であれば処方箋に訪問の指示がなくても訪問指導を行うことが出来る。毎回訪問指示があり、薬局薬剤師のように処方箋に記載された投与日数or1月以内のいずれかの期間内に指導を実施するのであれば指示期間の記載は不要(R4保険調剤Q&A Q174)
- サポート薬局による実施(算定)が認められるのは、①在宅患者訪問薬剤管理指導料、②在宅患者緊急訪問薬剤管理指導料、③居宅療養管理指導費、介護予防居宅療養管理指導費に限られている(在宅期間薬局がレセプト請求)。在宅患者緊急時共同指導料および退院時共同指導料は対象とされていない。(平成26年保険調剤Q&A Q154)
- 在宅基幹薬局に変わってサポート薬局が在宅薬剤管理指導を実施できるのは、在宅基幹薬局において「緊急その他やむを得ない事由がある場合」に限られている。従って、サポート薬局が一人の患者に対して頻回に在宅薬剤管理指導を行うことは認められない。(同Q&A Q155)
- 分割調剤を行った場合、2回目以降は薬学管理料を算定できないとされているが、在宅管理指導料(居宅療養管理指導料)を算定することはできる。この部分の説明は処方箋の受付に連動する点数の算定に関する説明であると理解する。(同Q&A Q148)
- 在宅訪問薬剤管理指導料は、当該保険薬局で調剤された薬剤を使用する患者に対して算定できる。医療機関で院内投薬された薬剤や、他の保険薬局で調剤された薬剤について算定することはできない。(H30年保険調剤QA Q170)
- 単一建物に在宅患者訪問薬剤管理指導料の患者と居宅療養管理指導費の利用者が混在していた場合は、それら対象者を合算したものとして取り扱うのではなく、それぞれ別々にカウントする。(居住者が二人でそれぞれ介護保険と医療保険であれば、それぞれ一人として650点と517点を算定。)(R2保険調剤QA Q177)
- 公文記載にある通り、自宅で夫婦ともに在宅診療を受けている患者に対しては、患者ごとに「単一建物診療患者が一人の場合」を算定する。(共に650点)。ただし、同一世帯(住民票が同じ)であることが条件となっていることには注意します。同一世帯であれば夫婦に限定せず2人以上でも「単一建物診療患者が一人の場合」を算定可能。別世帯の夫婦や兄弟では320点。
- 公文記載にある通り、単一建物(老人ホームなど)に複数の人数が居住していたとしても、自薬局が受け持つ患者が建築物の戸数の10%以下(30戸なら3人以下)の場合、又は当該建築物の戸数が20 戸未満(18戸なら2人以下)の場合は、「単一建物診療患者が一人の場合」を算定する。20戸の場合は2人まで単一建物一人を算定可能。
- 複数の居住者が住む単一建物においては、1回あたりの訪問人数ではなく、同月内の利用者数で点数を算定する。
Q&A(新型コロナへの対応)
Q&A(R4年度調剤報酬改定)
(答)よい。なお、この場合においては、薬学的管理指導の実施後に担当医への情報提供を行う際に確認を行うこと。
(答)医師による訪問の指示については、診療状況を示す文書、処方箋等(電子メール、FAX 等によるものを含む。以下「文書等」という。)に、「要訪問」「訪問指導を行うこと」等の指示を行った旨が分かる内容及び処方日数を記載することにより行われる必要がある。ただし、処方日数については、処方から1か月以内の訪問を指示する場合は記載されている必要はなく、緊急やむを得ない場合においては、後日文書等により処方日数が示されていればよい。
Q&A(H26年調剤報酬改定)
(答) 貴見のとおり。
(答) いずれも貴見のとおり。
(答) 貴見のとおり。
(答)貴見のとおり。
(答)貴見のとおり。
Q&A(H24年調剤報酬改定)
(答) 貴見のとおり。
(答) できる。ただし、同一の患者において、在宅基幹薬局とサポート薬局との位置付けが頻繁に変わることは認められない。
(答) 貴見のとおり。ただし、特殊の事情のあった場合を除く。
(答) 可能。ただし、サポート薬局として在宅業務に支障がない範囲で対応する必要がある。
(答) 貴見のとおり。
(答) 次のとおりである。
| 在宅基幹薬局 | サポート薬局 | |
|---|---|---|
| 調剤技術料(調剤基本料、調剤料)及びその加算 (在宅患者調剤加算等) |
× | ○ |
| 薬学管理料(在宅患者訪問薬剤管理指導料等)及びその加算※ | ○ | × |
| 薬剤料及び特定保険医療材料料 | × | ○ |
※ 医療用麻薬が処方され、麻薬管理指導加算を算定する場合には、在宅基幹薬局及びサポート薬局の双方が麻薬小売業の免許を取得していなければならない。
(答) サポート薬局による実施(在宅基幹薬局で算定)が認められているのは、①在宅患者訪問薬剤管理指導料、②在宅患者緊急訪問薬剤管理指導料、③居宅療養管理指導費、④介護予防居宅療養管理指導費に限られる。在宅患者緊急時等共同指導料および退院時共同指導料は認められていない。
(答) 在宅薬剤管理指導は、1人の患者に対して1つの保険薬局(在宅基幹薬局)が担当することが基本であることから、連携している他の保険薬局(サポート薬局)に代わりの対応を求めることができるのは、在宅基幹薬局において「緊急その他やむを得ない事由がある場合」に限られている。したがって、1人の患者に対して、サポート薬局による在宅薬剤管理指導が頻繁に実施されることは認められない
Q&A(H22年度診療報酬改定)
A:その通り。
A.あります。月の途中で、医療保険から介護保険対象者(要介護・要支援)になった場合、在宅患者訪問薬剤管理指導及び居宅療養管理指導を合算した回数で制限が適用されます。
A.よい。
A.そのとおり。
Q&A(H20年度診療報酬改定)
A:特別養護老人ホームの入所者については、末期の悪性腫瘍の患者である場合に限り算定することができる。
A:差し支えない。
Q&A(H16年度診療報酬改定)
A:その通り。
A:在宅患者訪問薬剤管理指導料は投薬又は注射の投与が行われており、投薬期間中であれば、算定可能である。
A:算定できない。
A:がん末期患者および中心静脈栄養法の対象患者の場合は週2回まで算定できるが、一週間のうちであれば特に実施日の間隔について制限は設けられていない。
A:その通り。
A:その通り。
Q&A(埼玉県薬剤師会vol.5)
A:重要事項説明書に書いてあったほうが良い。
A:医師に確認するのが確実ですが、訪問看護を利用していれば、訪問看護指示書には末期と記載されているので、訪問看護師に確認できる。また、ケアマネが情報を持っている場合もある。
※参考:
平成28年度診療報酬の医科点数表における「C108 在宅悪性腫瘍等患者指導管理料、C108-2 在宅悪性腫瘍患者共同指導管理料」の実施上の留意事項に、「対象となる患者が末期であるかどうかは在宅での療養を行っている患者の診療を担う保険医の判断によるものとする。」と記載されている。
A訪問看護だと150円~300円と聞いている。
コメントor補足情報orご指摘あればをお願いします。
記事No2983 題名:管理人tera 投稿者:Pon 投稿日:2025-05-08 14:25:40
ご返信ありがとうございます。
記事No2982 題名:Re:Pon様 投稿者:管理人tera 投稿日:2025-05-07 13:56:59
はじめまして。
連休挟んでおり返信遅れました。
調剤管理料は薬学管理料に入りますから在宅協力薬局が算定することは難しいのかなと思います。
記事No2981 題名:在宅協力薬局の算定について 投稿者:Pon 投稿日:2025-05-03 15:43:11
はじめまして。
在宅協力薬局として調剤、訪問する場合、薬学管理料の算定は不可かと存じておりますが、調剤管理料は算定して良いのでしょうか?
記事No2884 題名:Re:しがない事務員様 投稿者:管理人tera 投稿日:2024-11-20 15:39:11
入所施設がGHであれば、居宅療養管理指導料を継続して算定することもできますが、取りに来たご家族にお渡しということなので、服薬管理指導料の算定にするしかなく、その場合、同一月に居宅を算定しているということなので、今月の服薬管理指導料は算定不可ということになりますね・・・。
記事No2883 題名:管理人tera様 投稿者:しがない事務員 投稿日:2024-11-20 10:09:52
お忙しい中でのご返信、ありがとうございました。
情報が少ないにも関わらず、お答え頂き感謝しております。
まず該当の患者様の情報なのですが
・居宅療養管理指導料(介護保険)を当薬局で算定していました
・引っ越しなどはなく、一人暮らしができなくなったために施設入所
・入所施設はグループホームとのこと
・悪性腫瘍ではないです
11月12日に居宅療養管理指導料を算定しており、後日、施設入所が急に決まり、17日に入所。19日に病院受診して当薬局で調剤(親戚の方が薬を取りにきました)
—―という流れになっております。
やはり居宅の指導料をすでに算定していますので、19日受診分は服薬管理指導料は算定不可ということになりますかね…
- << 前のページ
- 次のページ >>


