痛風・高尿酸血症の薬
| 分類 | 成分名 | 商品名 | 規格・剤形・補足 |
|---|---|---|---|
| 発作治療・予防薬 | コルヒチン | コルヒチン | 規格:錠0.5mg 適応:痛風発作の緩解及び予防、家族性地中海熱 |
| 尿酸合成阻害薬 | アロプリノール | アロプリノール |
規格:錠50㎎/100㎎ 適応:痛風、高尿酸血症を伴う高血圧症における高尿酸血症の是正、 適応外:①高血圧のみ、②血液疾患に伴う口内炎又は難治性口内炎、③移植に伴う口内炎又は難治性口内炎 |
| フェブキソスタット | フェブリク | 規格:錠10㎎/20㎎/40mg、分1MAX60㎎/日 適応:痛風、高尿酸血症、がん化学療法に伴う高尿酸血症 ロスバスAUC1.9倍 |
|
| トピロキソスタット | トピロリック ウリアデック |
規格:錠20mg/40mg/60mg、分2MAX80㎎/回 適応:痛風、高尿酸血症 |
|
| 尿酸排泄促進薬 | プロべネシド | ベネシッド | 規格:錠250㎎ 適応:痛風、ペニシリン・パラアミノサリチル酸の血中濃度維持 |
| ブコローム | パラミヂン | 規格:カプセル300㎎ 適応:手術後及び外傷後の炎症及び腫脹の緩解、下記疾患の消炎、鎮痛、解熱、関節リウマチ、変形性関節症、膀胱炎、多形滲出性紅斑、急性副鼻腔炎、急性中耳炎、子宮付属器炎、痛風の高尿酸血症の是正 |
|
| ベンズブロマロン | ユリノーム | 規格:錠25mg/50mg 適応:痛風、高尿酸血症を伴う高血圧症おける高尿酸血症の改善 |
|
| ドチヌラド | ユリス | 規格:錠0.5mg/1mg/2mg、分1MAX4㎎/日 適応:痛風、高尿酸血症 |
|
| その他 | イルベサルタン ロサルタン |
適応外 | |
| 尿酸分解酵素薬 | ラスブリカーゼ | ラスリテック | 規格:点滴静注 適応:がん化学療法に伴う高尿酸血症 |
| 尿アルカリ化薬 | クエン酸K・クエン酸Na配合 | ウラリットU ウラリット |
規格:ウラリットUは配合散1g/包、ウラリットは配合錠、散1g=2錠 適応:痛風並びに高尿酸血症における酸性尿の改善、アシドーシスの改善 |
痛風関節炎(痛風発作)発現時に血中尿酸値を低下させると痛風関節炎(痛風発作)を増悪させるおそれがある(血中尿酸低下により関節に沈着していた尿酸塩が溶け出しさらに発作が悪化するため)ため、本剤投与前に痛風関節炎(痛風発作)が認められた場合は、症状がおさまるまで、尿酸降下薬の投与を開始しないこと。
発作治療薬
痛風発作発現時に用いる。痛風発作時の白血球が尿酸塩結晶を攻撃するのを抑える。
- コルヒチン(コルヒチン)・・・痛みを抑える作用はない。下痢を起こしやすい。
- ボルタレン、etc...(NSAIDs)
- 副腎皮質ステロイド
尿酸生合成阻害薬
キサンチンオキシダーゼを阻害することで尿酸生成を抑制する。
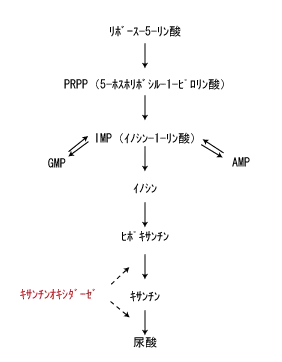
- ザイロリック、アロシトール(アロプリノール) ・・・排泄経路は主に腎臓(糸球体濾過)。アロプリノールはキサンチンオキシダーゼにより酸化されて、大部分オキシプリノールとなる。アロプリノールの主代謝物であるオキシプリノールもキサンチンオキシダーゼ抑制作用を有する。一部は未変化のまま尿中に排泄され、残りの大部分はオキシプリノールに代謝されて、48時間で投与量の約40%が尿中に排泄される。また、投与量の20%が未吸収のまま48時間で糞便中に排泄される。尿中へは服用した 76%が排出され、排泄物の割合は、アロプリノール 10.4%、オキシプリノール 73.6%。用量が少ないと効果が弱いが腎機能が低下している患者に対しては減量が必要になるジレンマ。
- フェブリク(フェブキソスタット)・・・排泄経路は尿中及び糞中。主な代謝経路はグルクロン酸抱合反応、その他に複数の酸化代謝物、それらの硫酸抱合体及びグルクロン酸抱合体に代謝。投与後24時間及び96時間までの投与量に対するフェブキソスタットの尿中排泄率はそれぞれ2.1~3.8 %及び2.2~3.9%であった。また、投与後24時間及び96時間までの投与量に対するフェブキソスタットのグルクロン酸抱合体の尿中排泄率はそれぞれ46.7~49.7 %及び49.0~51.6 %であり、その他の酸化代謝物が9.7~12.7 %であった
アザチオプリン(アザニン、イムラン)と併用禁忌。フェブリクはBCRP(breast cancer resistance protein:乳がん耐性タンパク)阻害作用を有し、クレストールのAUCを1.9倍増加させるので併用注意。 - ウリアデック(トピロキソスタット) ・・・排泄経路は尿中及び糞中。主にグルクロン酸抱合体に代謝され、その代謝には主に UGT1A9 が関与していた。 投与後 48 時間までの尿中排泄率は、未変化体が投与量の 0.1%未満、グルクロン酸抱合体が 52.3~59.9%、N-オキサイド体が 4.5~5.3%。糞中にはアセチルシステイン抱合体が微量に排泄。軽度・中等度の腎機能患者きの薬物動態パラメータは腎機能正常被験者と差は認められなかった。XOR に対する阻害活性:トピロキソスタットに比べ N1-及び N2-グルクロン酸抱合体は 1000 倍以上、N-オキサイド体は約 200 倍弱かった。
すべての薬剤について、腎機能障害患者に対しての使用は禁忌ではないものの、アロプリノールは全ての腎機能障害患者に慎重投与、他2剤は重篤な腎機能障害患者のみに慎重投与となっている。
アロプリノールは吸収されたものは全て腎排泄、他2剤は、肝臓で活性が限りなく弱いグルクロン酸抱合体になってから、尿中と胆汁を介して糞中に排泄される。よって、フェブリクやウリアデックは腎機能障害患者にも使いやすいと言える。重篤というのは、血清クレアチニン値3.0mg/dL以上のことで、そうしたケースは減薬にて対処する。
尿酸排泄促進薬
尿酸は親水性物質であり、腎糸球体ろ過を受けた後、近位尿細管上皮細胞に存在する尿酸トランスポーターによって再吸収または排泄される。最終的に糸球体濾過量の約1割が尿中に排泄される。
再吸収の役割を担う尿酸トランスポーターには、管腔側膜のURAT1と、血液側膜のURATv1がある。また尿細管分泌で尿酸を排泄させるトランスポーターにはABCG2、OAT1、OAT3がある。URAT1を阻害し、ABCG2、OAT1、OAT3を阻害しない薬が最も効率的に尿酸値を下げる薬ということになる。
ベンズプロマロンやロサルタン、ドチヌラドはURAT1(近位尿細管細胞の尿酸再吸収)を阻害することで、尿酸排泄を促進させる。
尿細管への分泌はABCG2(小腸上皮細胞からの腸管排泄と近位尿細管細胞からの腎排泄)やOAT1、OAT3(近位尿細管細胞からの腎排泄)のトランスポーターが関わっており、これらのトランスポーターは阻害しないので効率的に尿中へと排泄できる。
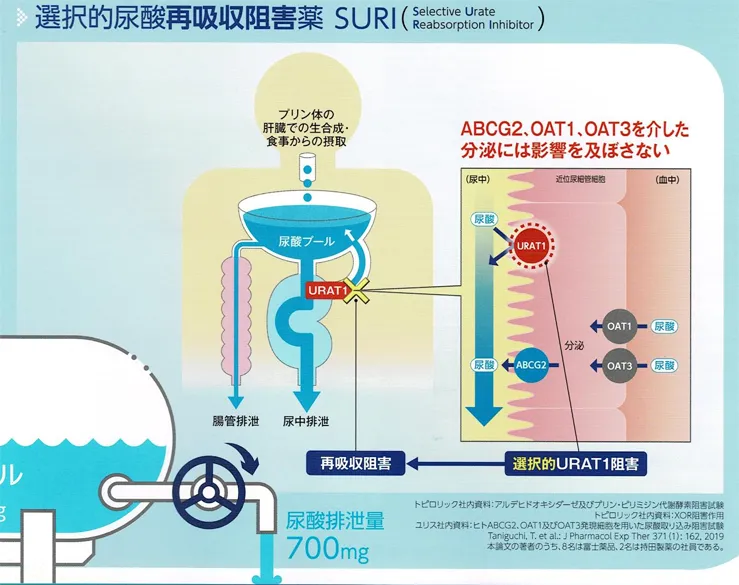
また、イルベサルタンもURAT1およびURATv1を阻害する可能性が示されている。(以上日経DI2014.8より】
尿酸排泄薬を使用する場合には、尿アルカリ化薬により尿pHを6.0~7.0に維持して尿路結石を予防する。
- ユリノーム(ベンズプロマロン)・・・URAT1以外にも分泌に関わるABCG2も阻害するため、尿酸を体内から排出しづらい。
- ユリス(ドチヌラド)・・・URAT1選択性が高く、ABCG2、OAT1、OAT3を介した尿酸分泌経路は阻害せず、URAT1を介した糸球体でろ過された尿酸の再吸収経路を阻害する選択的尿酸再吸収阻害薬である。
通常、腎障害合併例では尿酸降下薬として原則として尿酸生成抑制薬を使用するようにガイドラインでは推奨されているが、ドチヌラドはeGFR30未満のCKD患者に使用してeGFRを改善させたデータも持っており、CKD患者に推奨されている。 DIANA StudyでCAVI(動脈硬化の指標)を低下させることが示された。 - ニューロタン(ロサルタン)、イルベサルタン(アバプロ)・・・ARB、適応外
尿アルカリ化薬
クエン酸はTCAサイクルで代謝されて水と二酸化炭素を生成させる。
二酸化炭素は血液中で水と反応して炭酸を形成し、炭酸はさらに重炭酸イオンと水素イオンに分解される。
CO2 + H2O ⇔ H2CO3 ⇔ HCO3- + H+
ここでクエン酸や炭酸は酸であるがなぜアルカリ化薬なのか?という疑問が生じるかもしれない。
炭酸は分解されると、血中(pH約7.4)と尿(pH約4.6~8.0)の間をH+やHCO3-を移動させて平衡状態を保つために使われる。そのため、尿をアルカリ化するというよりは酸性に傾いた尿をアルカリ側にシフトさせる感じ。
引き換えに移動したH+は他の機構により平衡の調整をされる。
また、クエン酸は運動すると生成するから運動すればと考えるかもしれないが、運動すると筋肉の分解でプリン体が増えてしまうので高尿酸血症においては逆効果である。
- ウラリット(クエン酸K・クエン酸Na)
関連ページ
コメントor補足情報orご指摘あればをお願いします。
- << 前のページ
- 次のページ >>


